Mujer de 32 años que acude por control en segundo año posoperatorio por fístula perianal
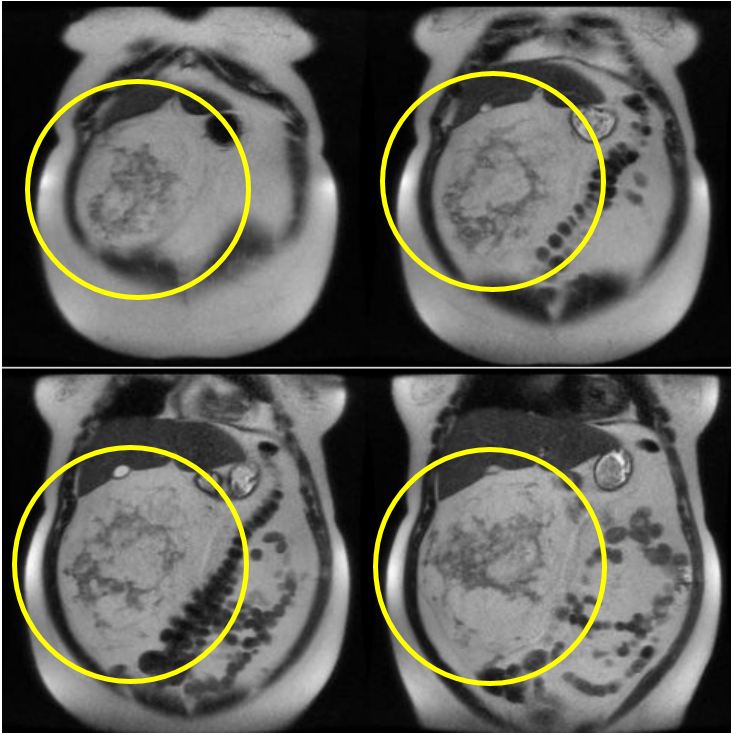
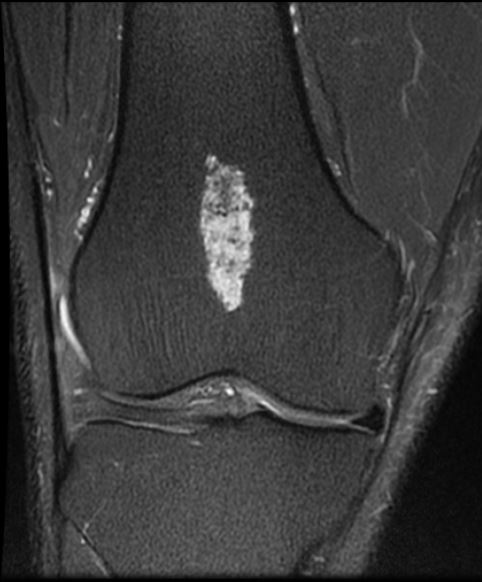
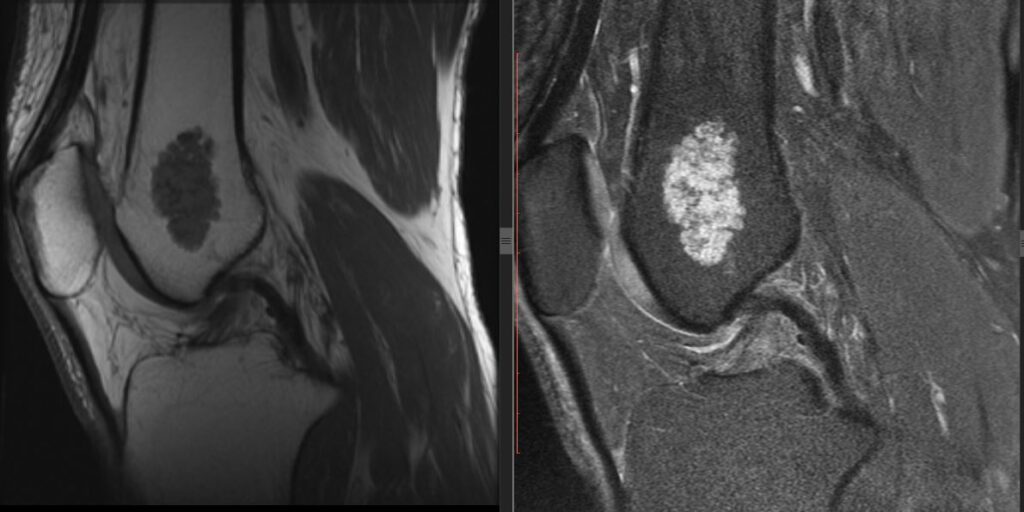
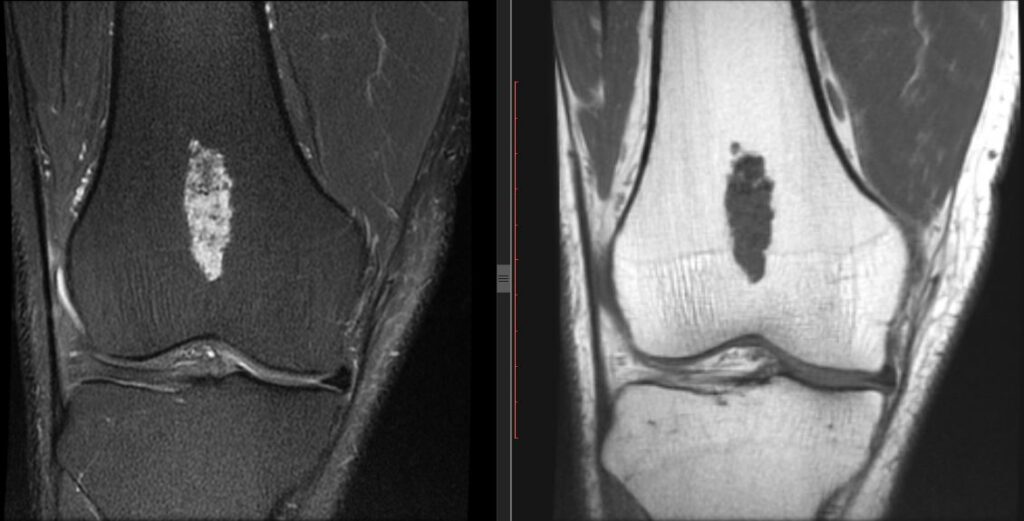
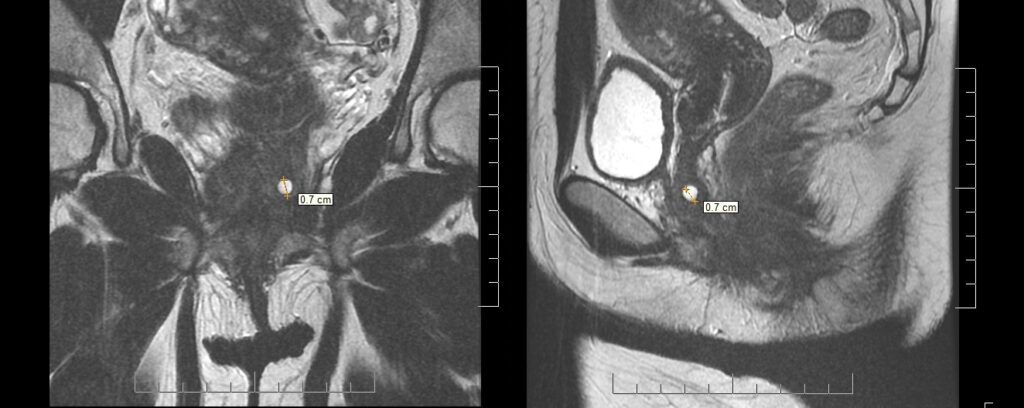
Diagnóstico: Hallazgo de Quiste de Gartner sobre pared vaginal lateral izquierda
Características generales: Los quistes ductales de Gartner son remanentes congénitas y benignas del conducto mesonéfrico de Wolff, habitualmente ubicadas en la pared anterolateral y superior de la vagina, característicamente superior al extremo inferior de la sínfisis pubiana. Su asociación potencial con anomalías del sistema urinario amerita atención a estructuras pélvicas vecinas. Son habitualmente de tamaño pequeño como para dar síntomas, aunque cuando grandes pueden producir síntomas urinarios por compresión de la uretra.
Claves diagnósticas:
US:
- Hallazgo incidental en ultrasonografía ginecológica
- Imágenes anecoicas por su contenido líquido
- De elección un corte sagital de la línea media con leve angulación caudal.
- Es la primera modalidad diagnóstica recomendada para estructuras pélvicas como la vagina por su:
- Disponibilidad
- Alta resolución
- Relación eficacia de costo
- Ausencia de radiación ionizante
TCMC:
- No es la modalidad de elección por su radiación ionizante y pobre diferenciación de tejidos vaginales.
- Hallazgo durante estudios en que patología vaginal no era sospechada.
- Mucosa vaginal es hiperdensa y pared vaginal hipodensa en continuidad con estructuras vecinas.
MRI:
- La modalidad óptima por su definición de tejidos, extensión y topografía del quiste
- Facilita la precisión en el diagnóstico diferencial
- Identificación de anomalías uretrales asociadas
- MRI pélvica recomendada cuando la ultrasonografía no es diagnóstica o concluyente
- Imagen hiperdensa en STIR (sensibilidad a líquidos)
- Pared vaginal mejor visualizada en T2
Diagnósticos diferenciales:
- Quistes de las glándulas de Bartholini
- Divertículos uretrales
- Quístes de Naboth
- Quistes de las glándulas de Skene
- Cistocele

UAP, Entre Ríos
Argentina