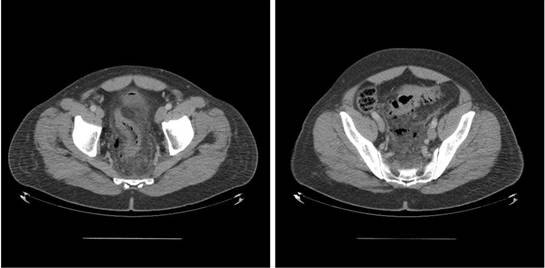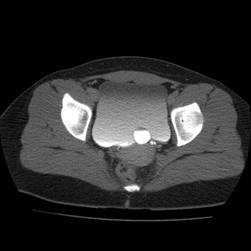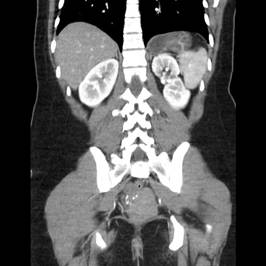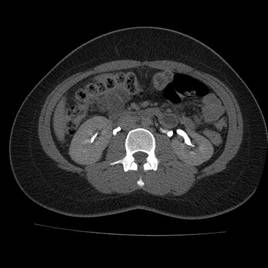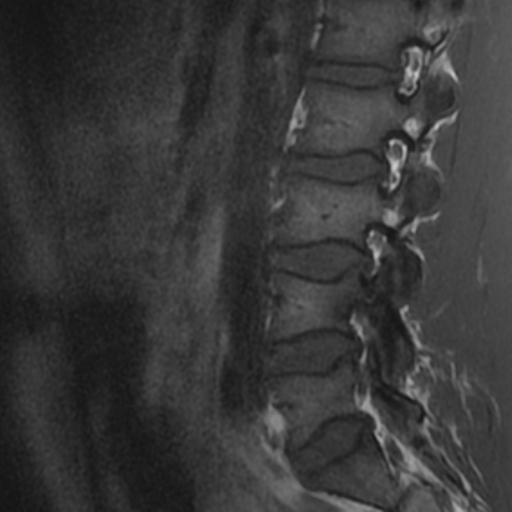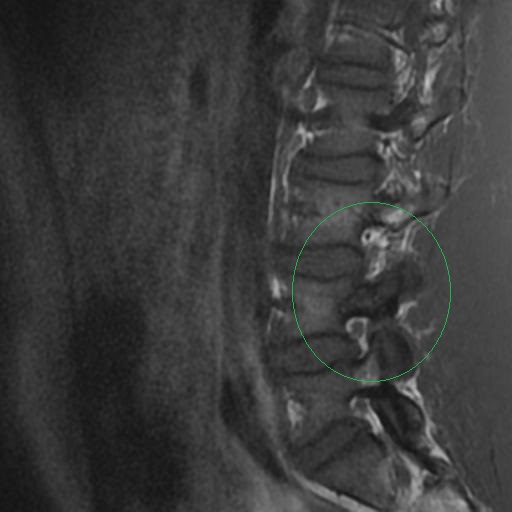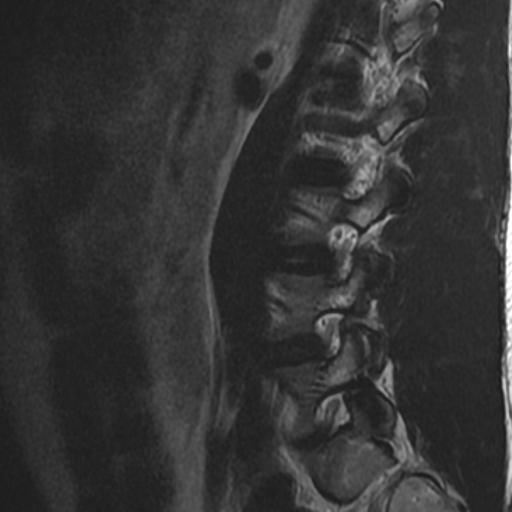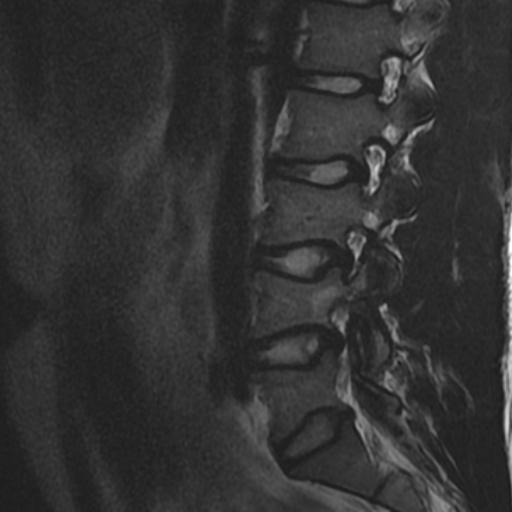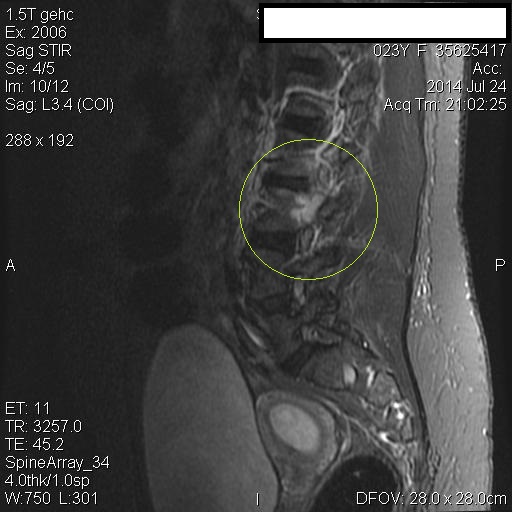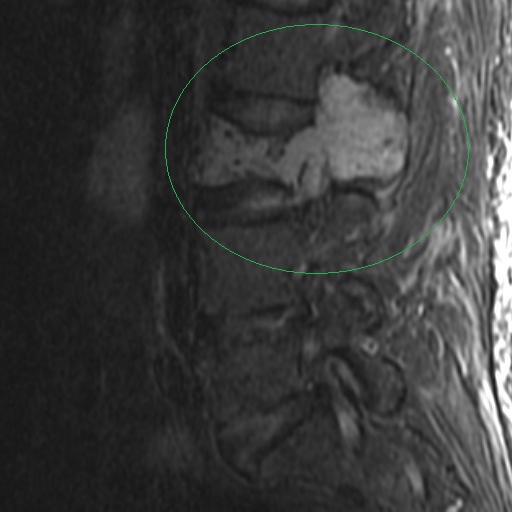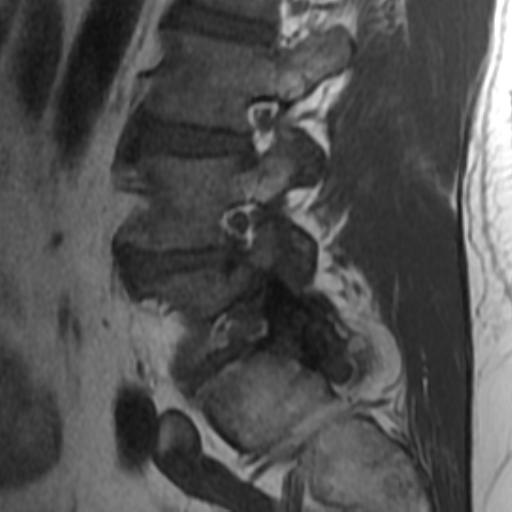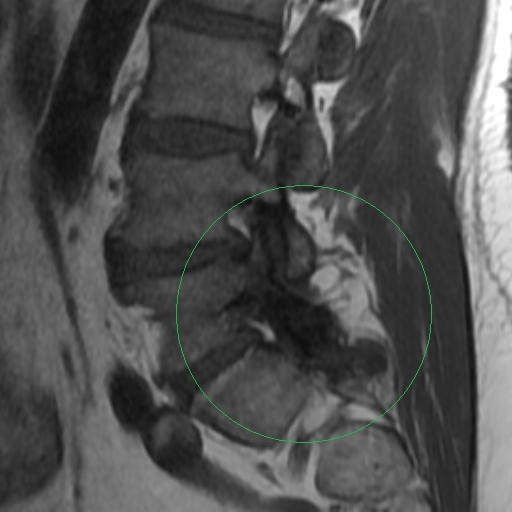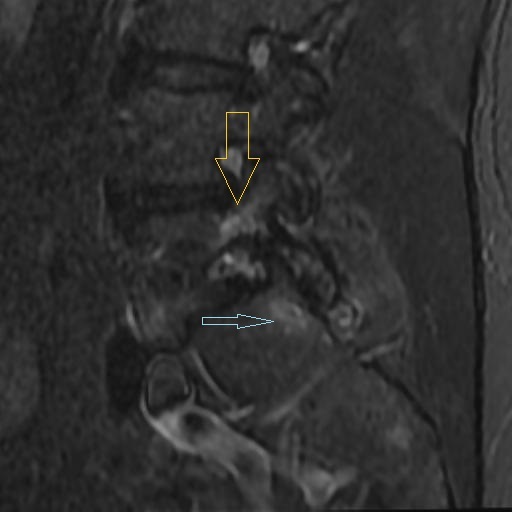

Antes de la aparición de la resonancia magnética (IRM), la imagen de los nervios craneales (NC) era difícil de valorar y las lesiones expansivas frecuentemente se detectaban por signos indirectos como cambios óseos en forámenes de la base del cráneo o mediante técnicas invasivas tales como cisternografía y angiografía. Las técnicas actuales de imagen proporcionan imágenes no invasivas altamente detalladas de la mayoría de las NC y de sus lesiones. Los pacientes con schwannomas pueden presentar pérdida de función del nervio afectado, pero también pueden ser asintomáticos. En estos últimos pacientes, la lesión se puede descubrir incidentalmente en tomografías computarizadas (TC) o resonancias magnéticas obtenidas por razones distintas a la evaluación de un schwannoma.
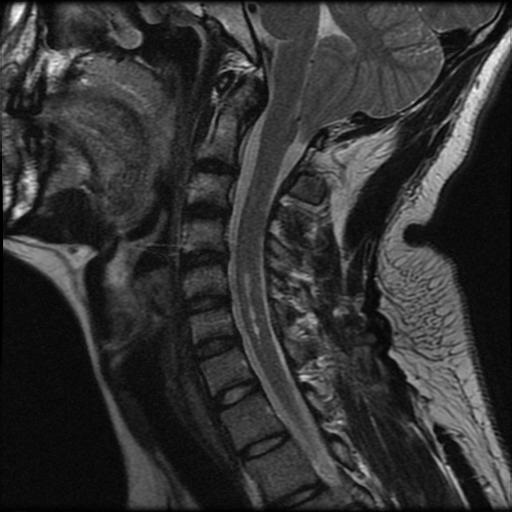
Los schwannomas CN suelen ser lesiones aisladas, excepto cuando se asocian con neurofibromatosis tipo 2. NF2 también se denomina síndrome de schwannomas, meningiomas y ependimomas (MISME) hereditario múltiple. NF2 se caracteriza por schwannomas vestibulares bilaterales. Los Schwannomas de las otras NC se presentan con mayor frecuencia en NF2, y la presencia de uno de los raros schwannomas CN sugiere la posibilidad de NF2. Meningiomas y ependimomas intramedulares de la médula espinal también ocurren en NF2.
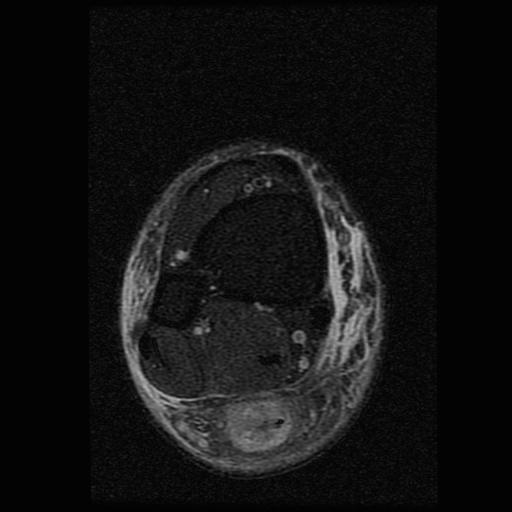
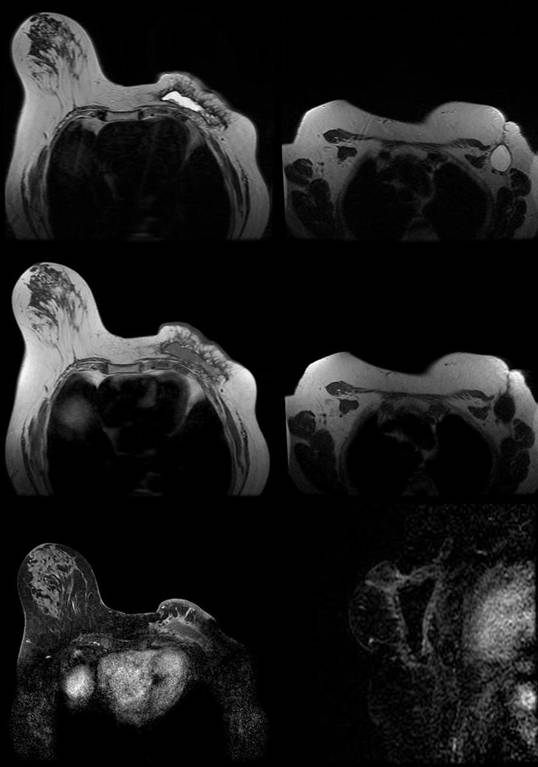
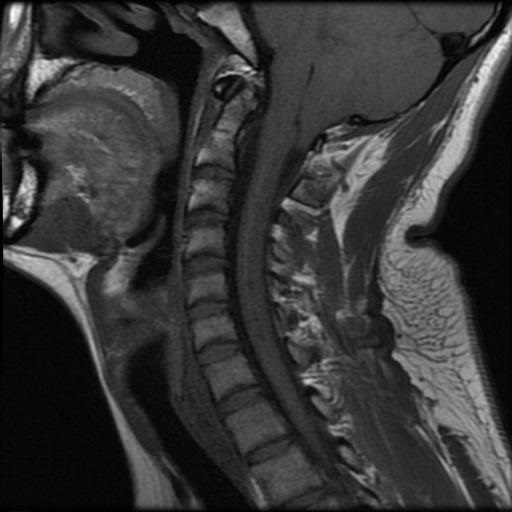
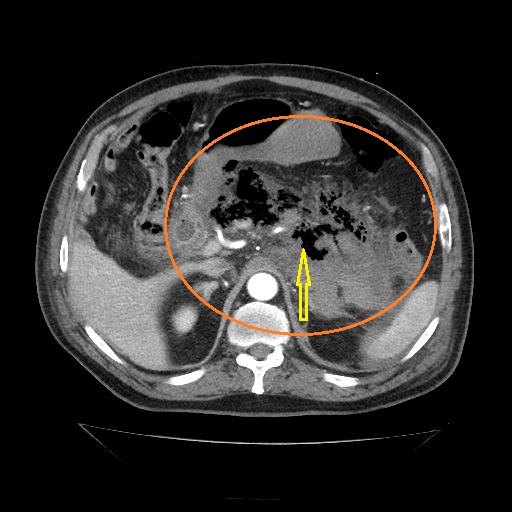
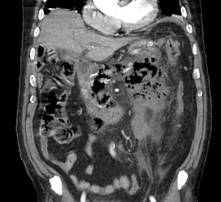
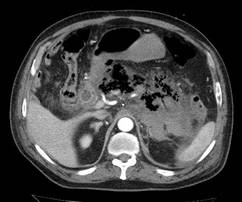
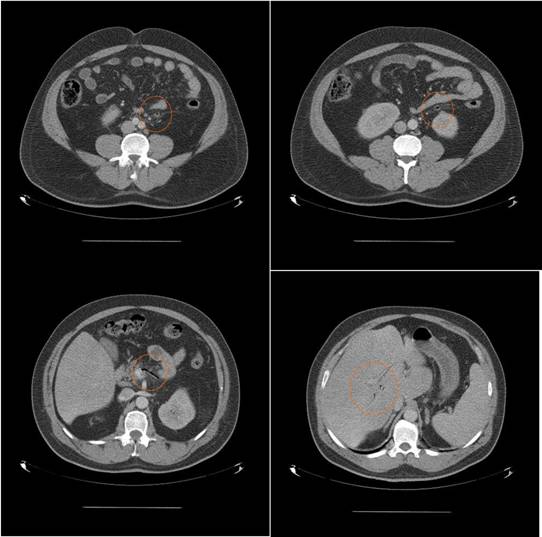
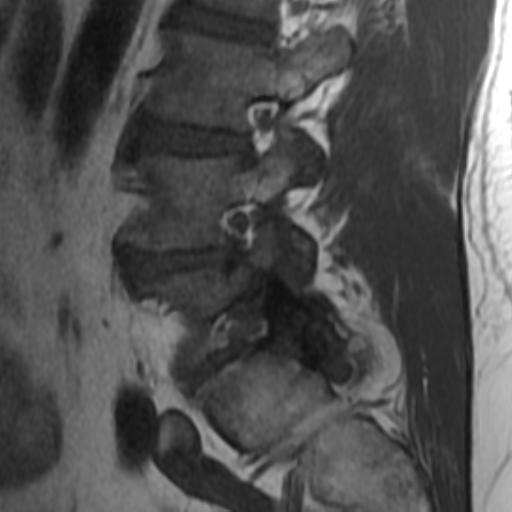
Los Schwannomas surgen de la vaina nerviosa y consisten en células de Schwann en una matriz colágena. Estas lesiones representan el 6-8% de la neoplasia intracraneal; Los schwannomas vestibulares son los schwannomas más comunes del CN, seguidos de los schwannomas del trigémino y facial, y luego los schwannomas glosofaríngeos, vagos y del nervio accesorio espinal. Un estudio de pacientes sometidos a resonancia magnética para indicaciones distintas de la evaluación de schwannoma reveló una prevalencia estimada de 0,07%. Patrones de crecimiento variable en schwannomas se describen como Antonie tipo A neurilemoma y tipo B neurilemoma. Aunque el tejido tipo A tiene células fusiformes alargadas dispuestas en corrientes irregulares y de naturaleza compacta, el tejido tipo B tiene una organización más holgada, a menudo con espacios quísticos entremezclados dentro del tejido. Los espacios quísticos pueden resultar en una intensidad de señal alta en las resonancias magnéticas ponderadas en T2.
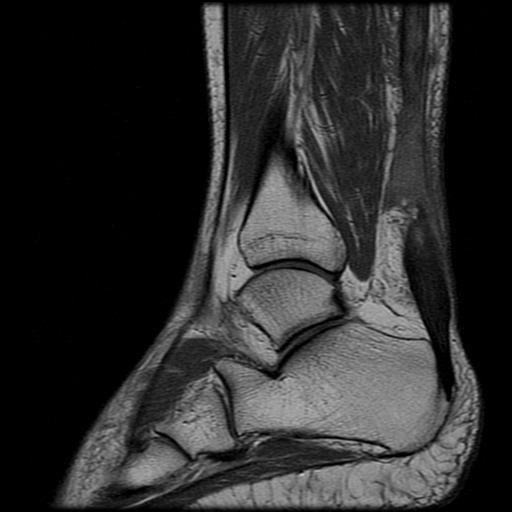
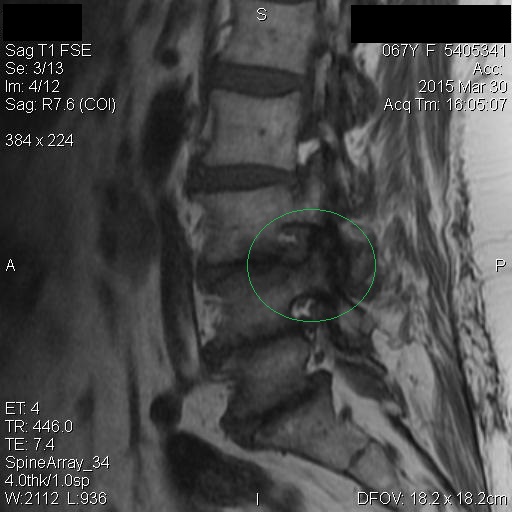
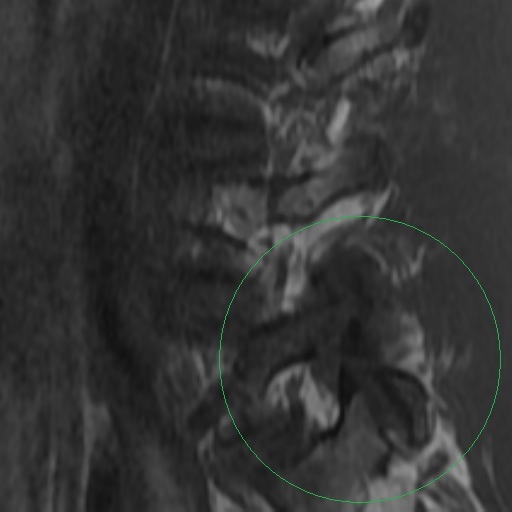
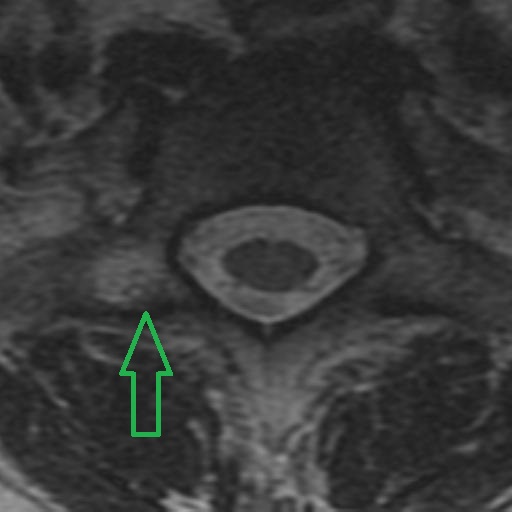
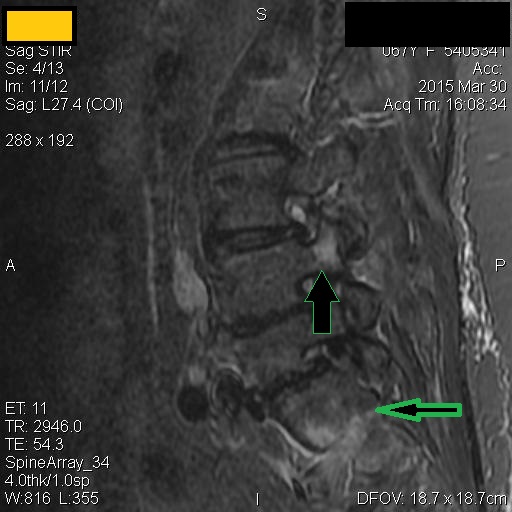
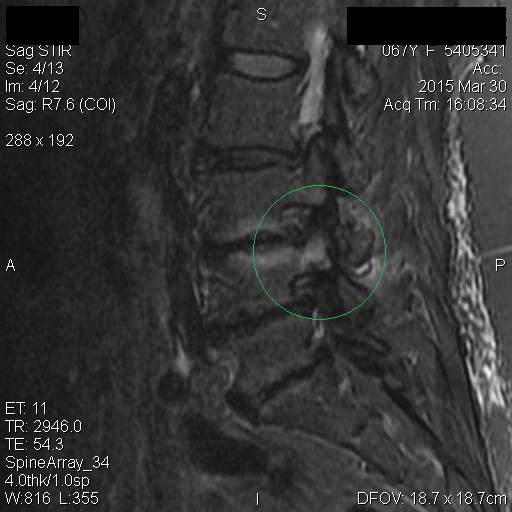
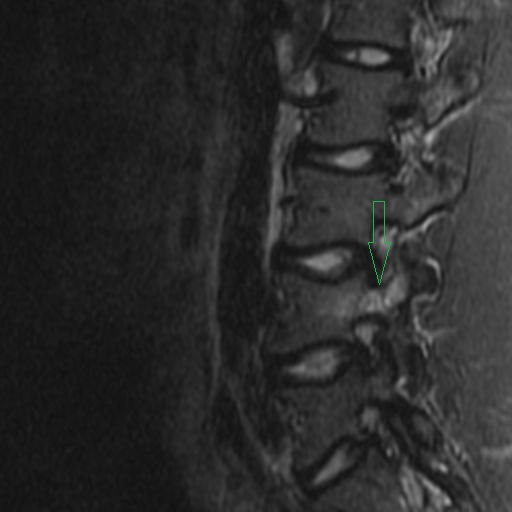
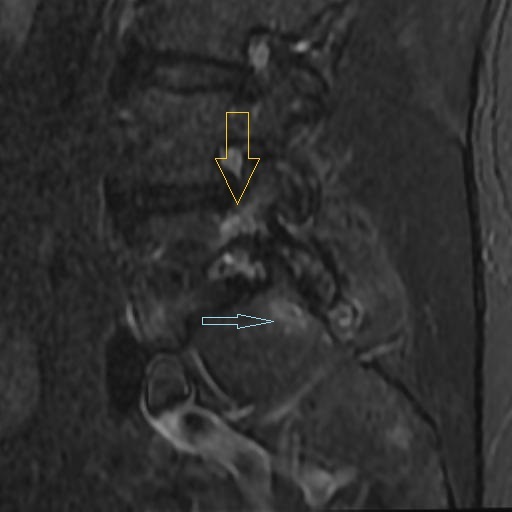
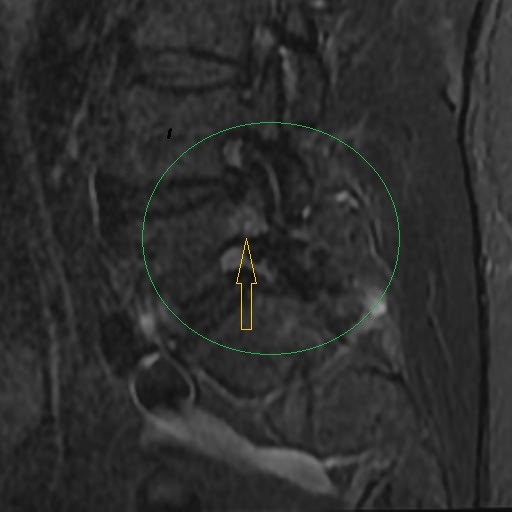
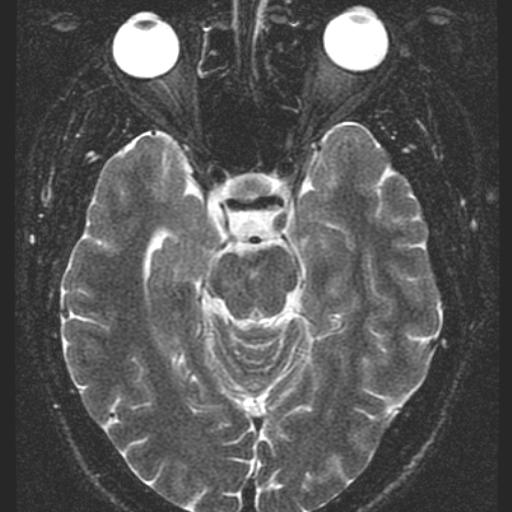
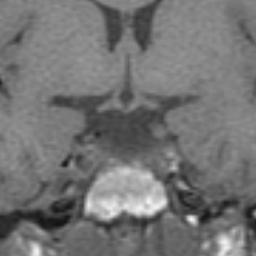
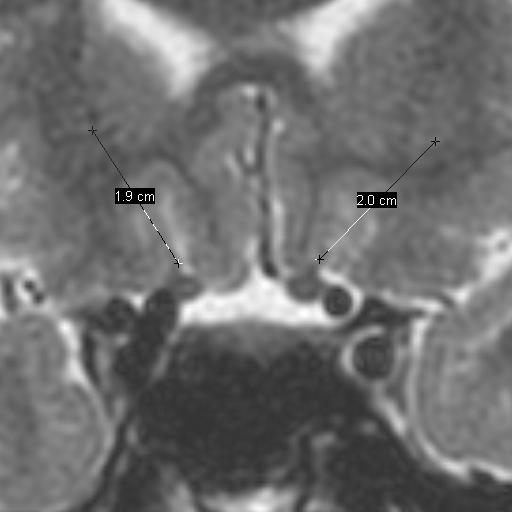
Los Schwannomas que implican los nervios oculomotor, troclear, abducens, y hypoglossal son raros.
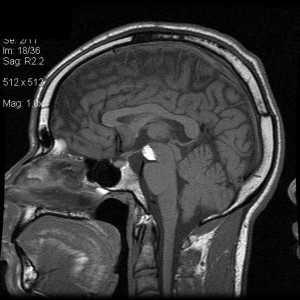
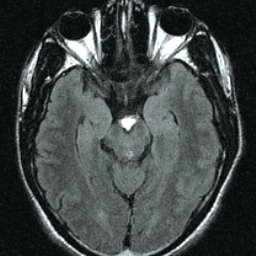
Las neuronas motoras del nervio oculomotor (NC III) abandonan el mesencéfalo a nivel del tegmento y emergen en la cisterna interpeduncular. Aquí, pasa entre la arteria cerebral posterior (PCA) arriba) y la arteria cerebelosa superior (SCA) por debajo, y gira hacia delante para entrar en el seno cavernoso. En el seno cavernoso, el nervio oculomotor corre a lo largo de la pared lateral; Es el más superior de todos los nervios del seno. El nervio entra en la órbita a través de la fisura orbital superior y luego se divide en divisiones superior e inferior.
Desde el núcleo troclear en el mesencéfalo, las fibras del nervio troclear atraviesan la línea media dorsal al acueducto cerebral y salen del mesencéfalo dorsalmente. A partir de aquí, las fibras corren alrededor del mesencéfalo hasta la superficie ventral. Al igual que el nervio oculomotor, el nervio troclear también discurre entre el PCA y SCA ya lo largo de la pared lateral del seno cavernoso. Entra en la órbita en la fisura orbital superior La RM con gadolinio es la técnica de elección para la obtención de imágenes de los CN. La RM proporciona el grado más alto de resolución de los tejidos blandos, puede proporcionar imágenes en múltiples planos y no está obstruida por artefactos óseos de la base del cráneo. La TC es ideal para evaluar los efectos secundarios en el foramen neural.
La evaluación de TC se limita principalmente a la evaluación de los cambios óseos en la base del cráneo. El artefacto de la base del cráneo limita la resolución de los tejidos blandos de las tomografías computarizadas, particularmente en lesiones pequeñas. La radiografía simple no tiene ningún papel en la evaluación de las lesiones.
El diagnóstico diferencial varía con la localización, pero los meningiomas pueden ocurrir en regiones similares y tienen aspectos similares de imagen como schwannomas. Los diferentes patrones de crecimiento, así como la cola dural y la hiperostosis asociada que puede observarse con los meningiomas, son a menudo factores de diferenciación útiles. La diseminación del líquido cefalorraquídeo (LCR) de enfermedad metastásica o linfoma puede aparecer como una masa focal de CN. En pacientes con meningitis carcinomatosa y linfoma, las masas metastásicas focales pueden involucrar a los nervios craneales y imitar un schwanoma. La Neuritis óptica se puede confundir con una masa. La NF2 es una de las facomatosis caracterizada por múltiples schwannomas intracraneales, meningiomas y ependimomas. Schwannomas vestibulares bilaterales son diagnósticos de esta entidad, pero los pacientes pueden tener schwannomas que implican cualquier CN (CN III-XIII).