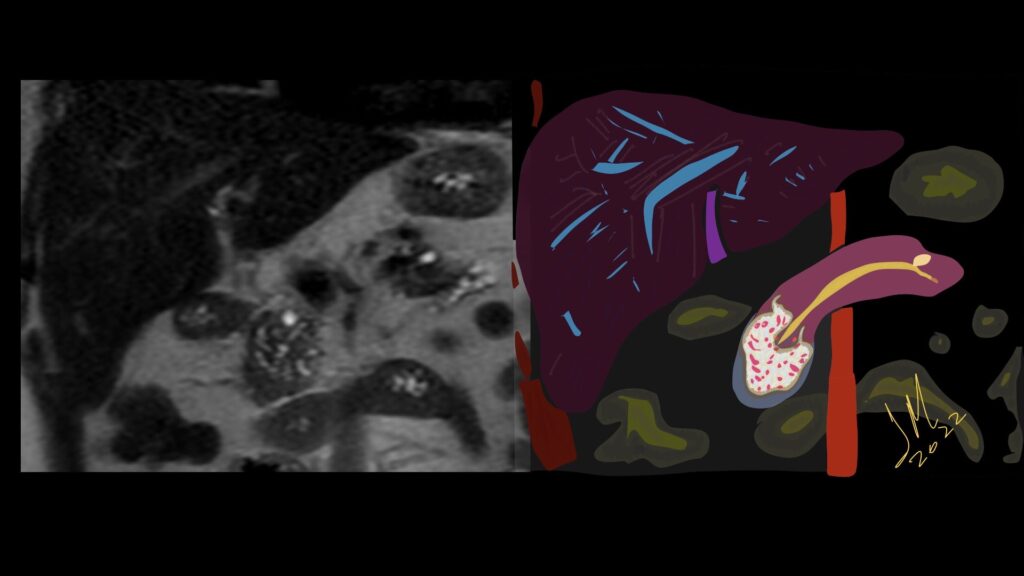
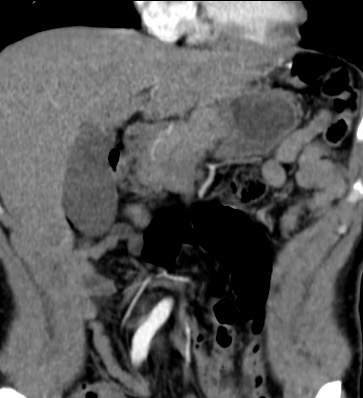
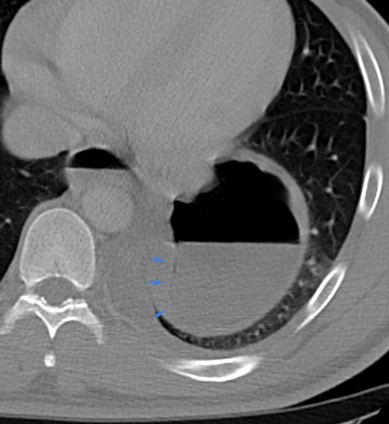
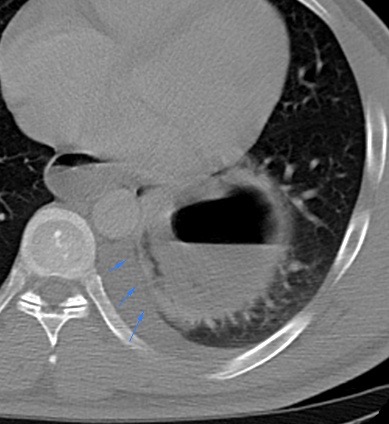
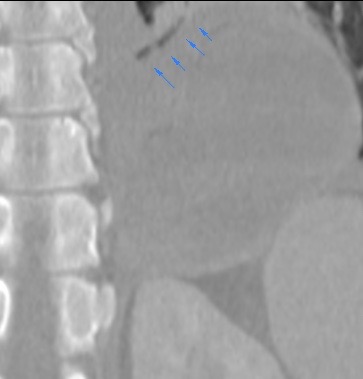
Con profundo dolor, recordamos al Dr. Manuel Andrés Guerrero, nuestro más joven residente, quien después de luchar en terapia intensiva, nos dejó.
Manuel falleció hace unos tres meses, y en todo este tiempo no he podido sentarme a escribir estas líneas porque el dolor y la angustia me superan. Como su director de Residencia, puedo decir que Manuel era un médico brillante, pujante, dedicado y estudioso. Se ganó el respeto y reconocimiento de sus compañeros y tutores. Su desempeño fue ejemplar, y su contribución a los ateneos y clases de diagnóstico fue constante. Basta observar su tarea en todas las clases grabadas en nuestro canal, donde figuraba como expositor principal. Todo esto lo logró en un breve periodo de tiempo, considerando lo que implica la carrera de un médico.
Manuel dejó su tierra natal en Colombia para venir a Argentina a realizar su formación de postgrado en la especialidad de Diagnóstico por Imágenes. Su respeto hacia la medicina, la especialidad y hacia nosotros fue excepcional. Recuerdo especialmente el último ateneo del año 2023, muy cerca de fin de año. Manuel estaba en la unidad de terapia intensiva y participó desde allí con su celular. Ese momento quedará grabado en mi memoria para siempre.
Manuel se fue acompañado por el amor de su madre, quien estuvo a su lado todo el tiempo. El dolor de sus compañeros y el respeto de sus profesores son testimonio de la huella que dejó en todos nosotros. Querido Manuel, gracias por haber estado con nosotros. Deseamos honrar la vida y la profesión como vos lo hiciste.
Dr. Javier Martínez