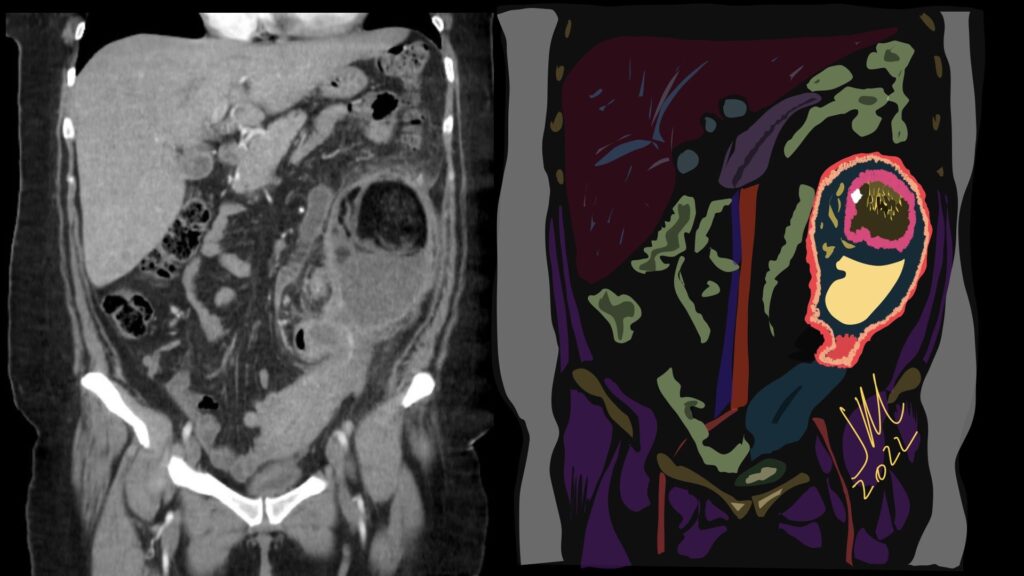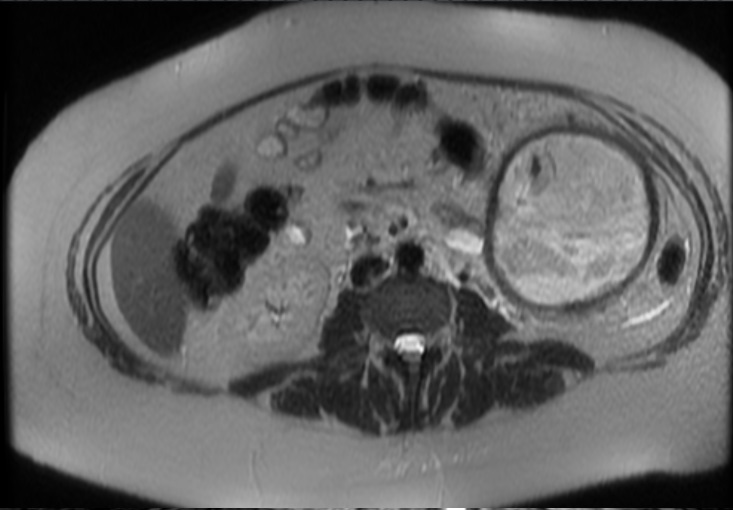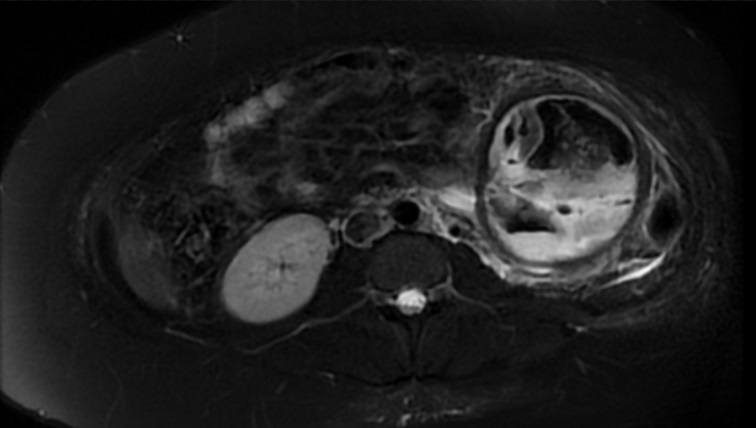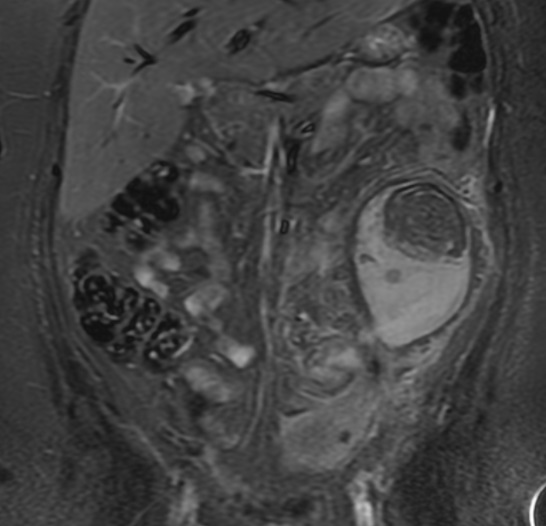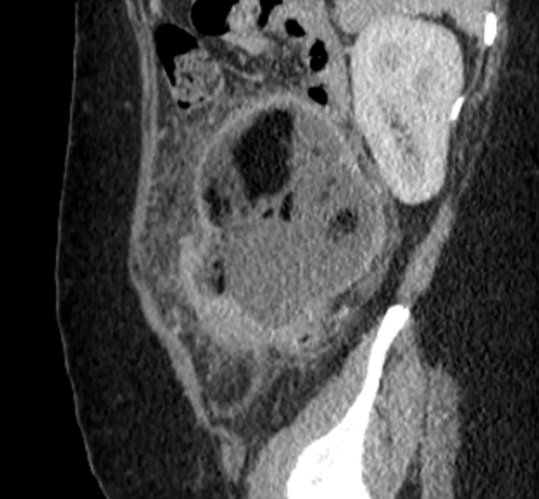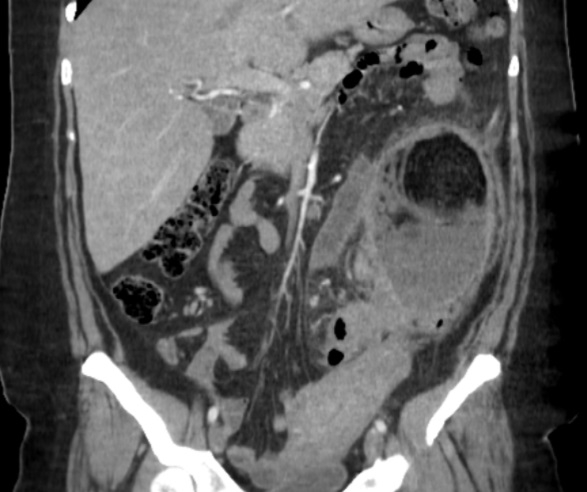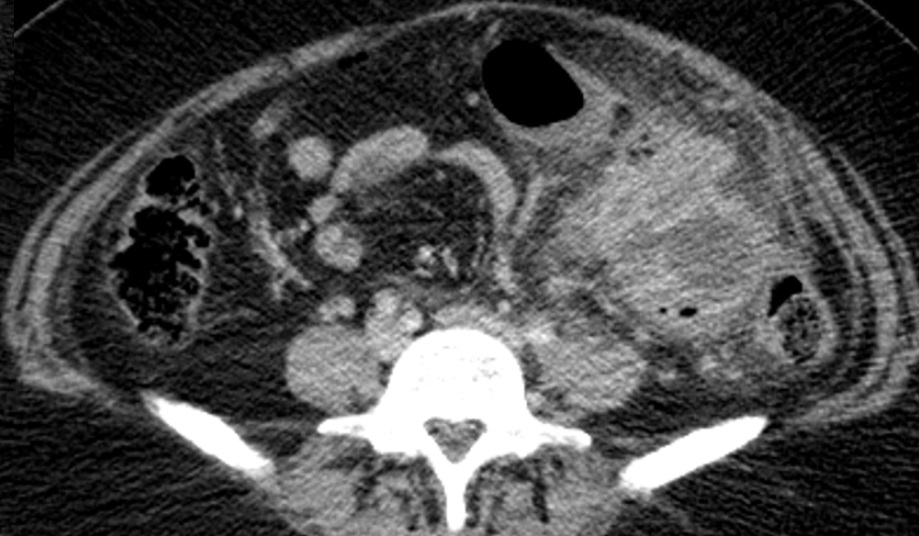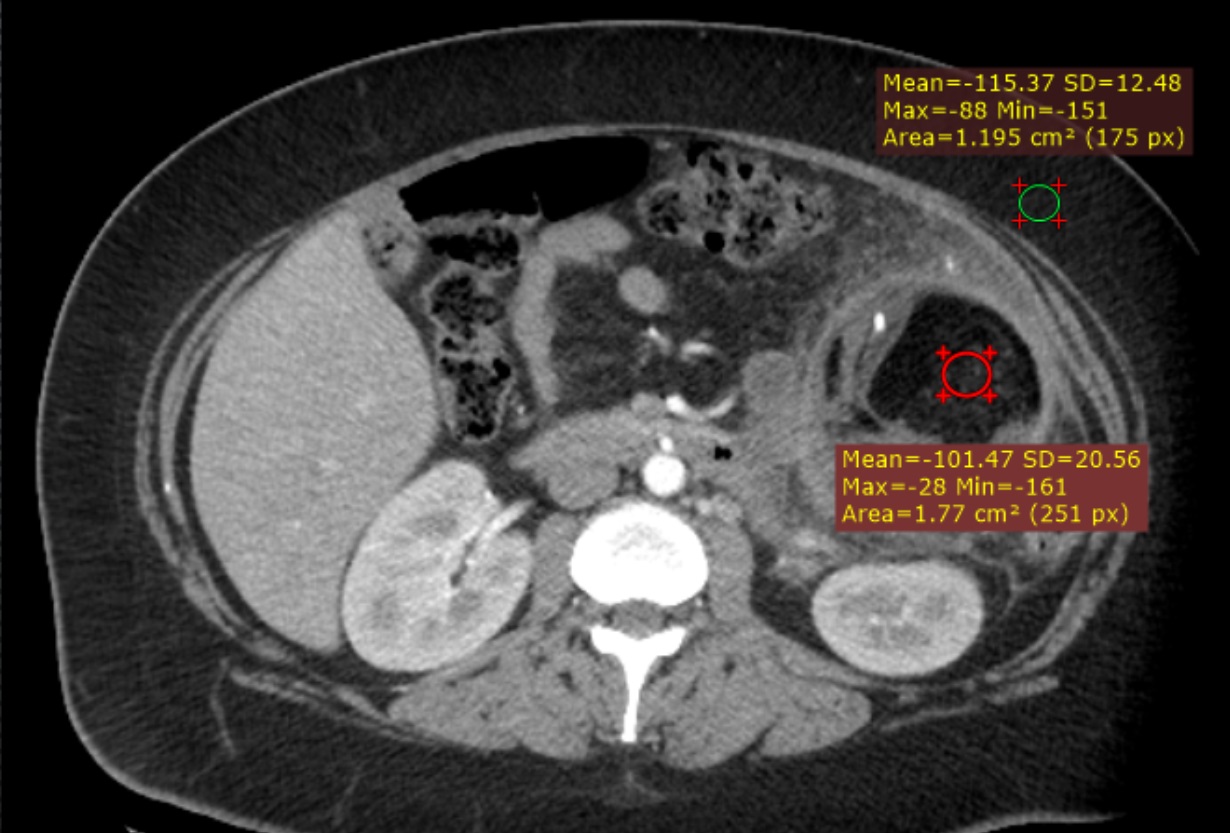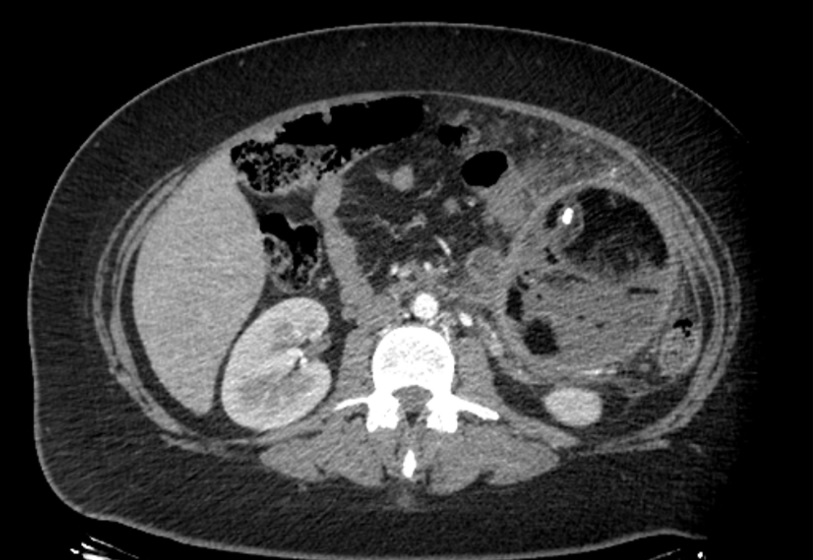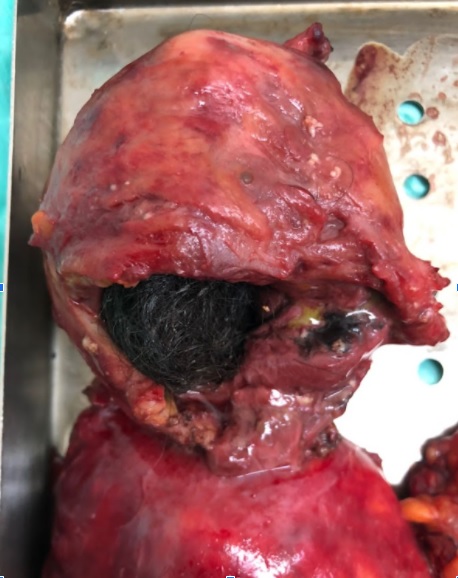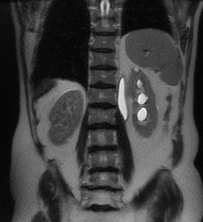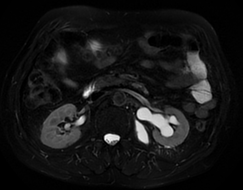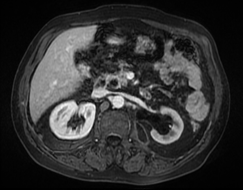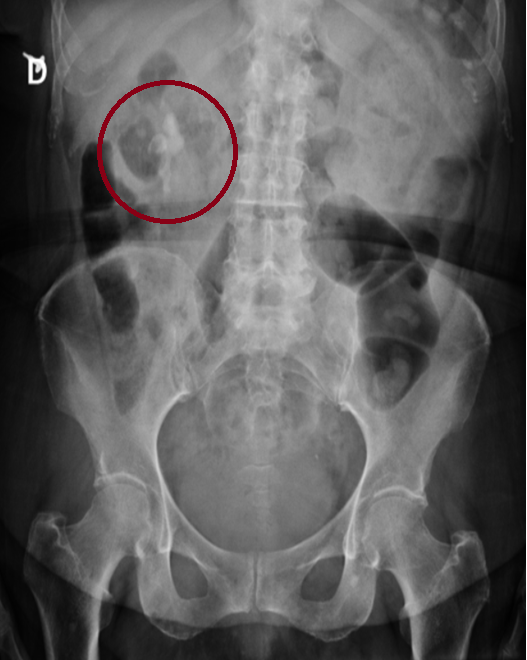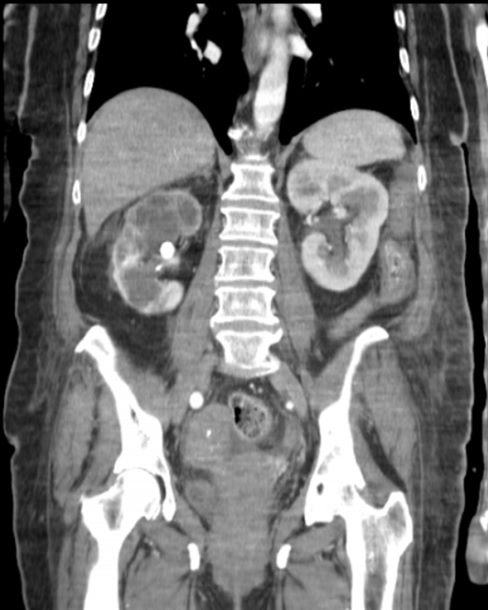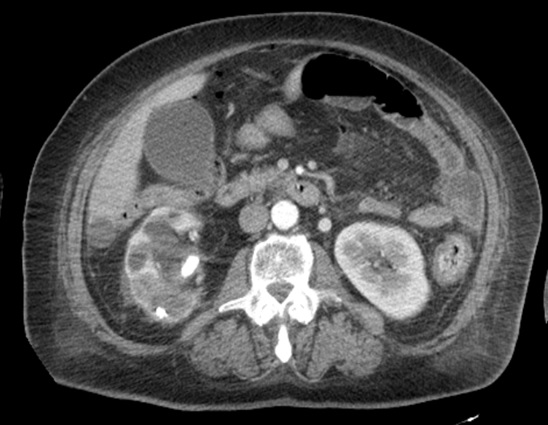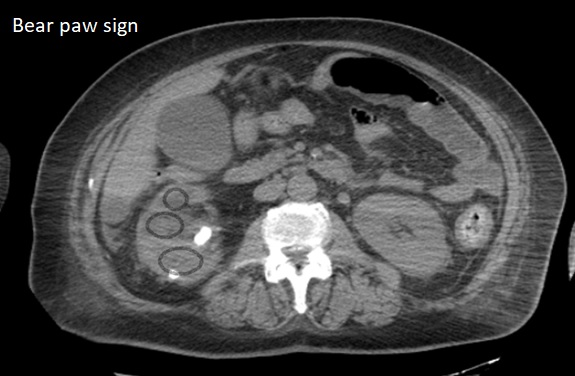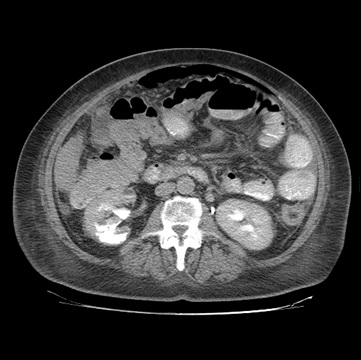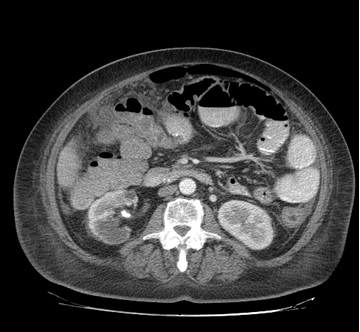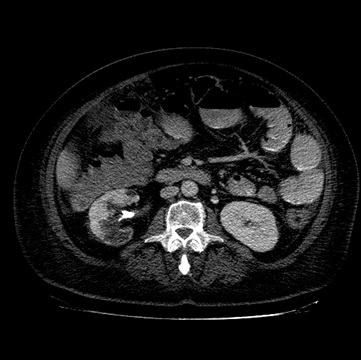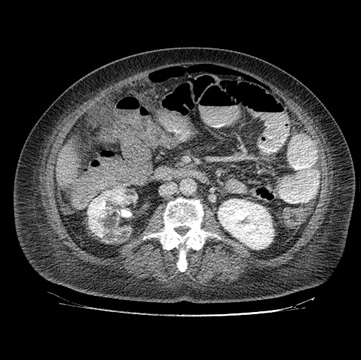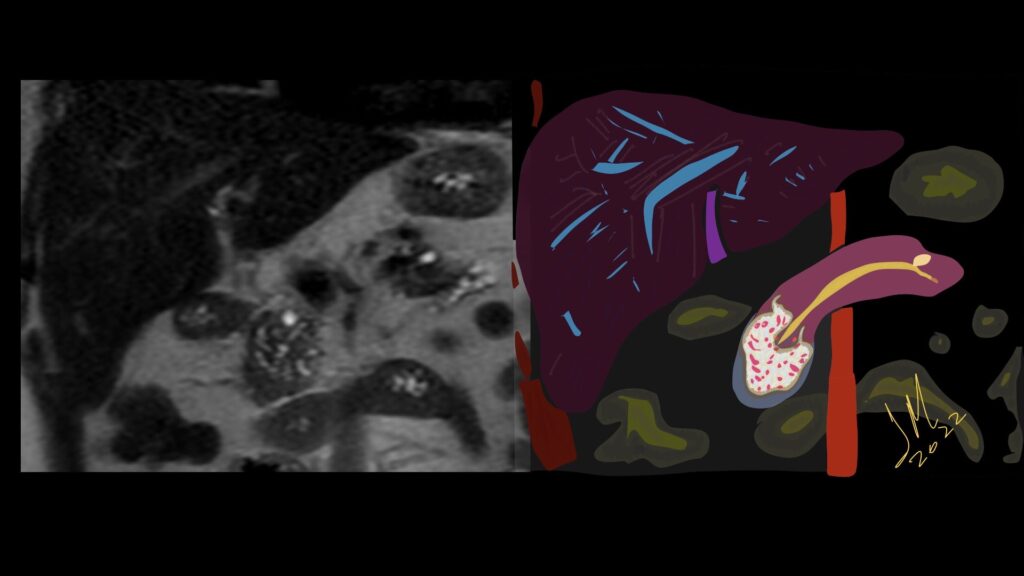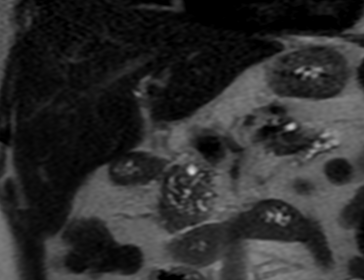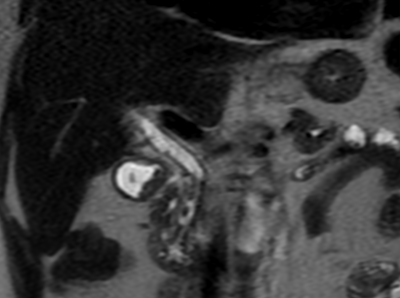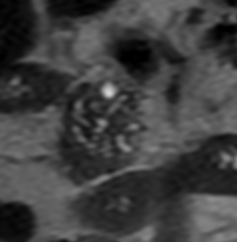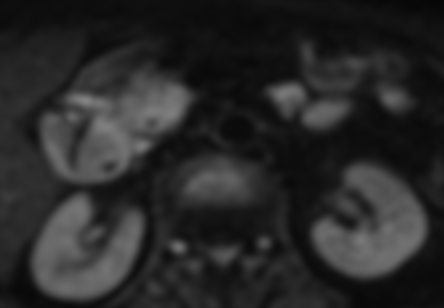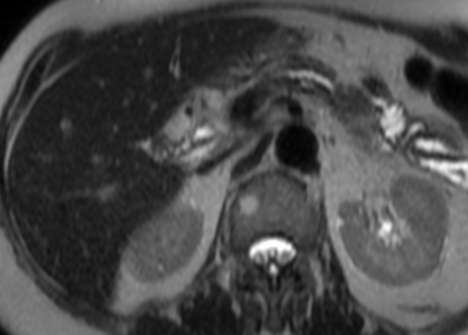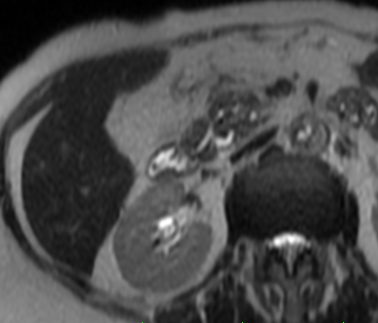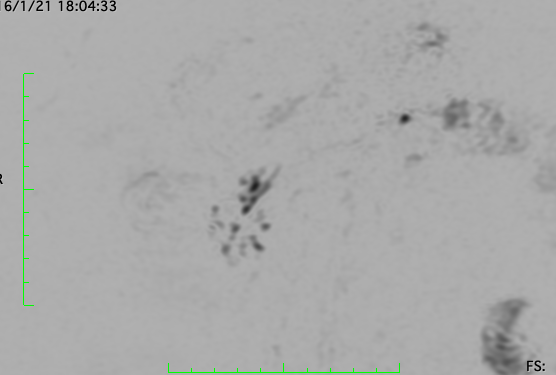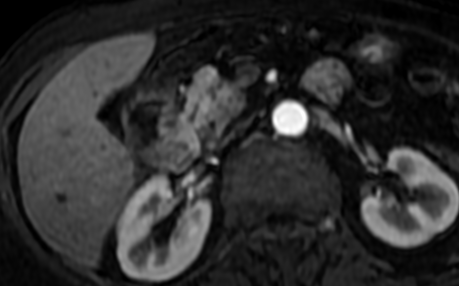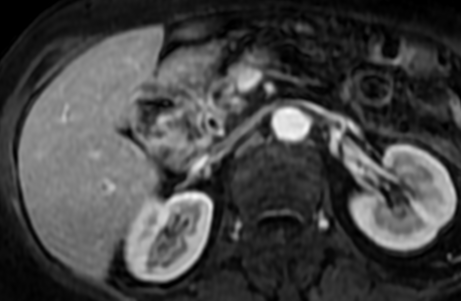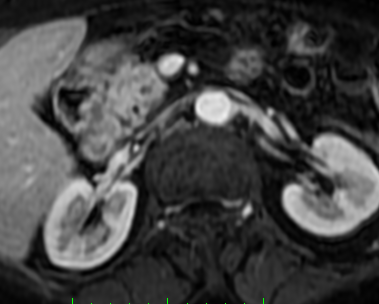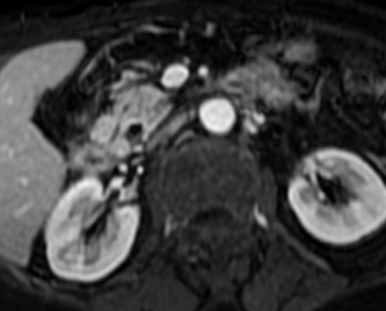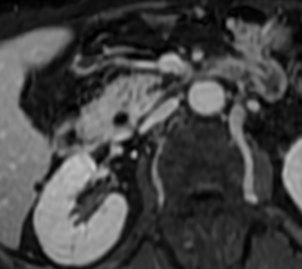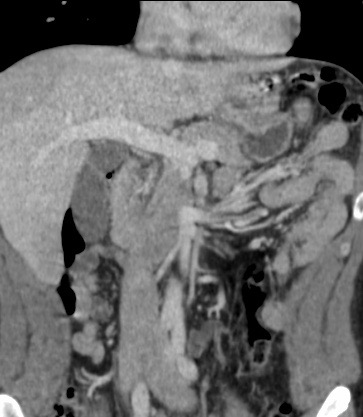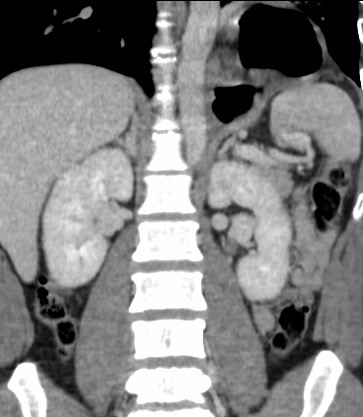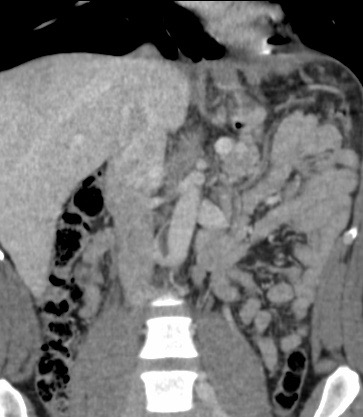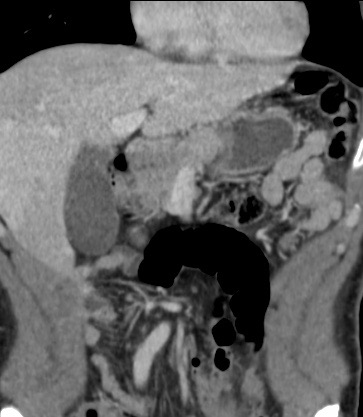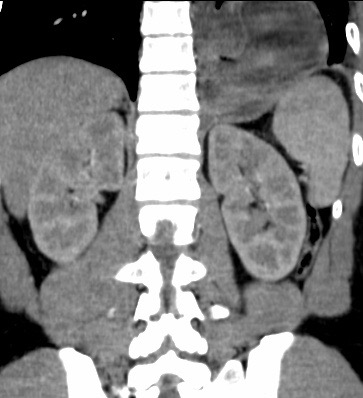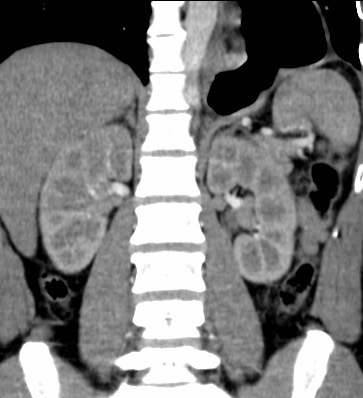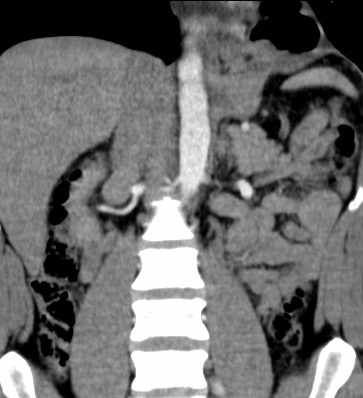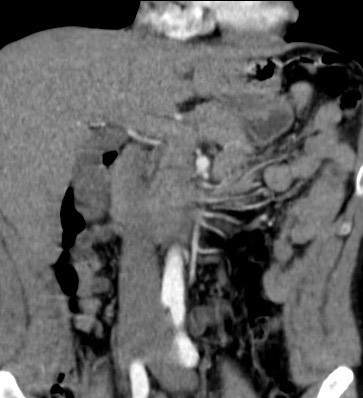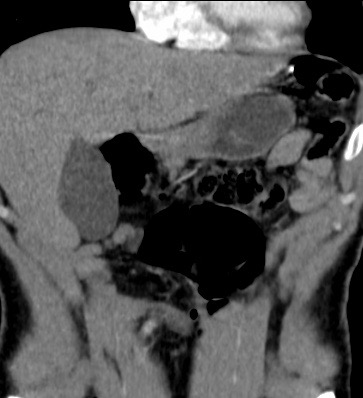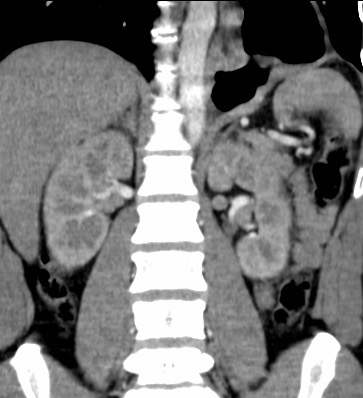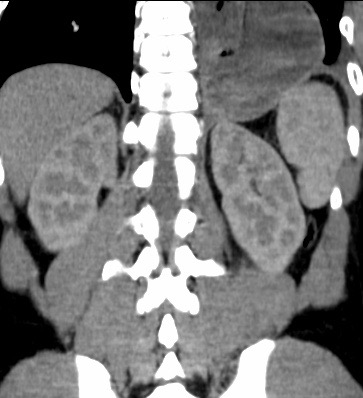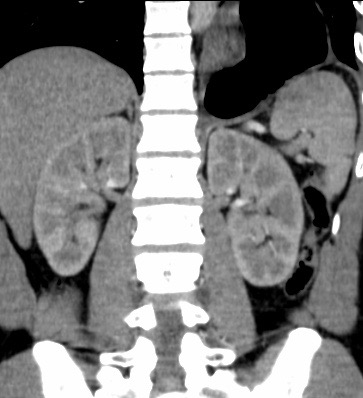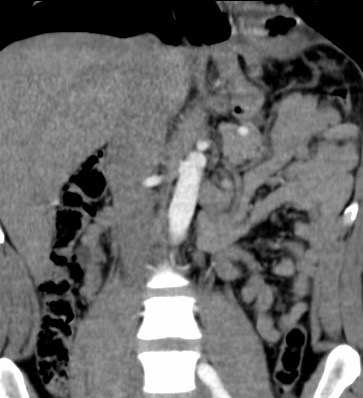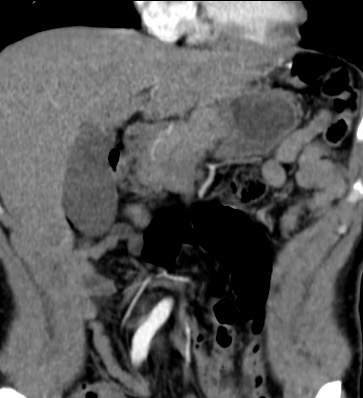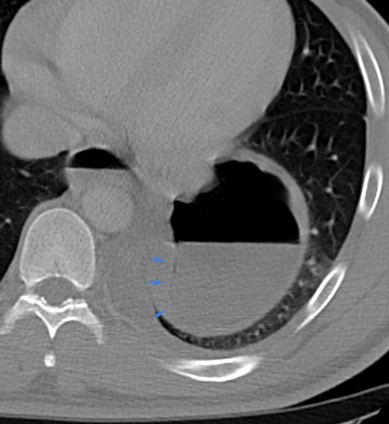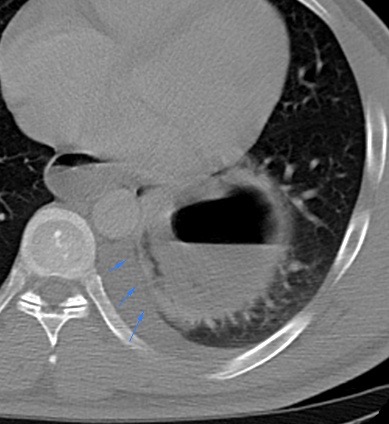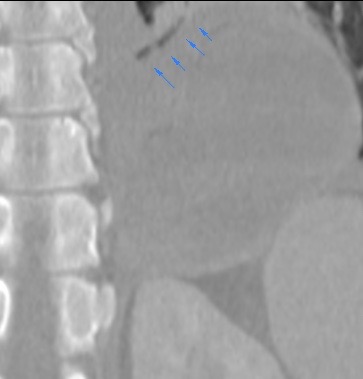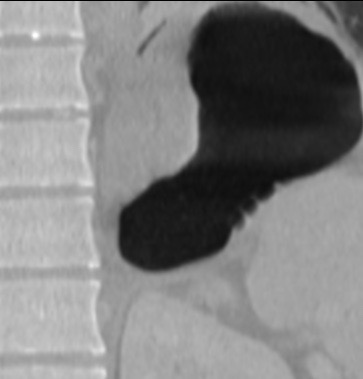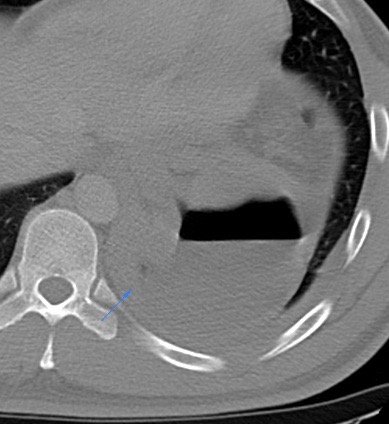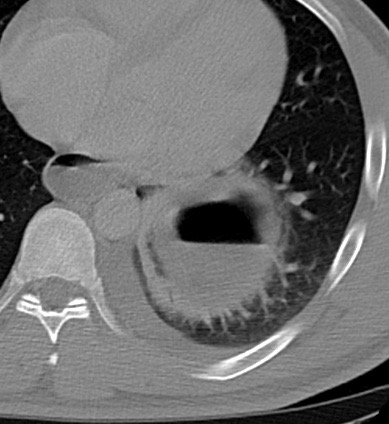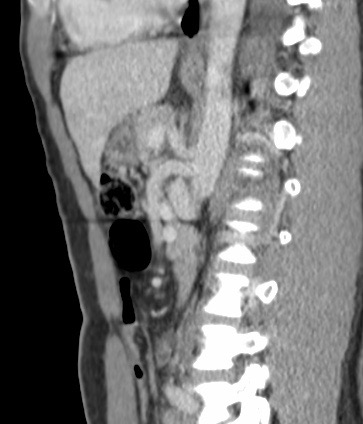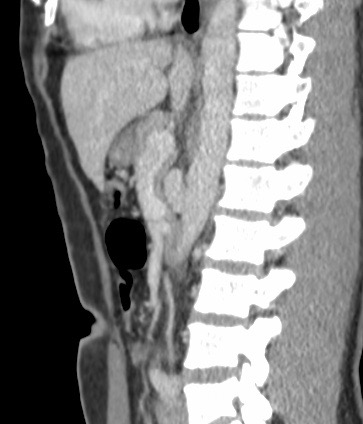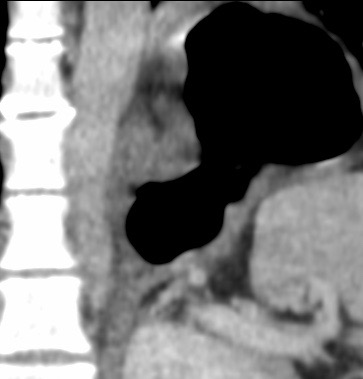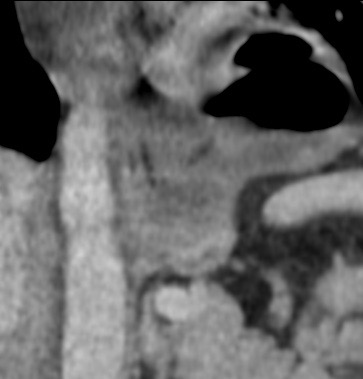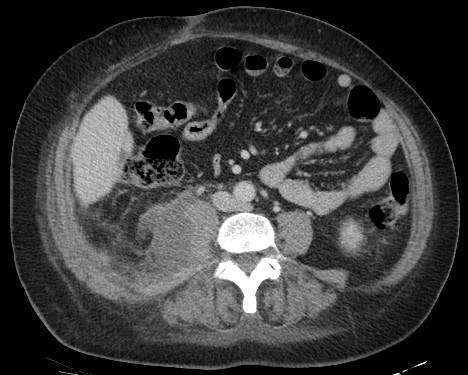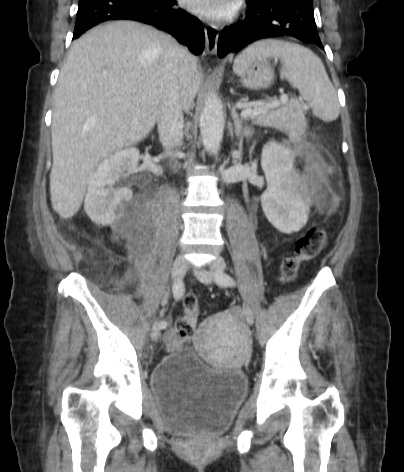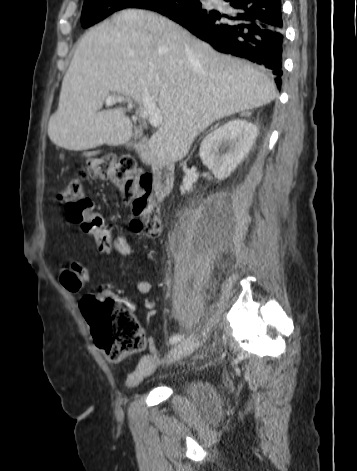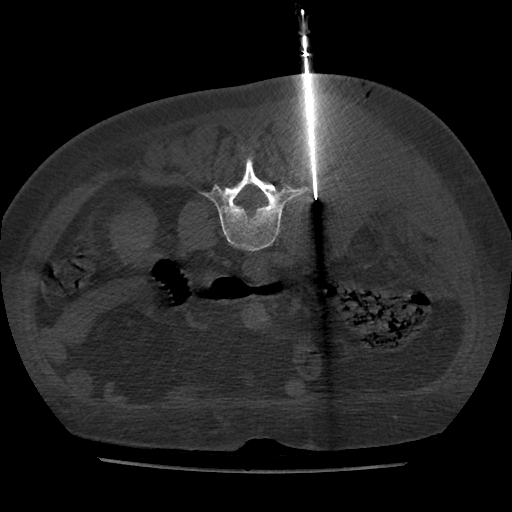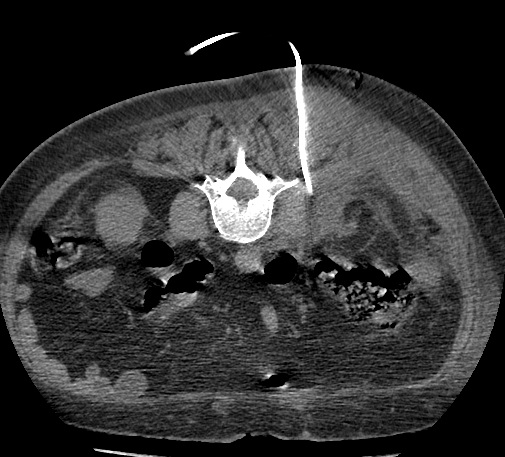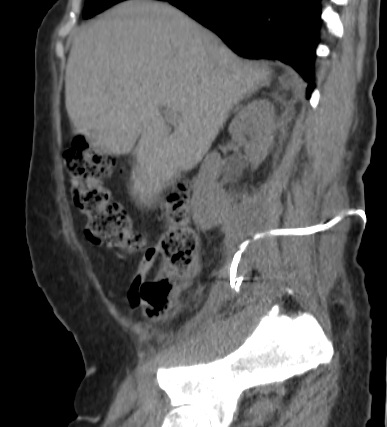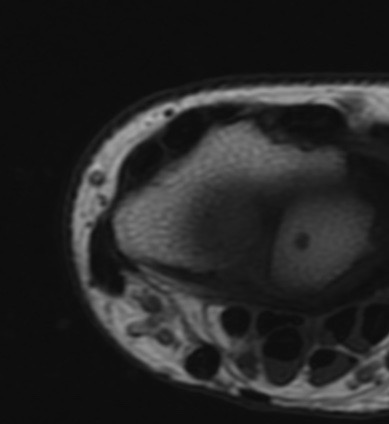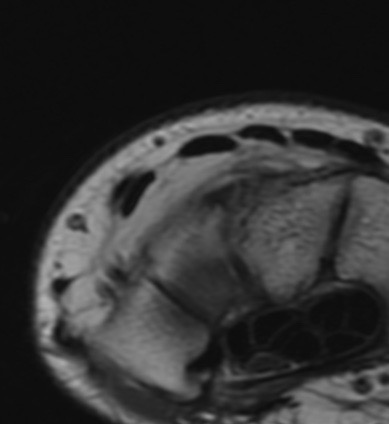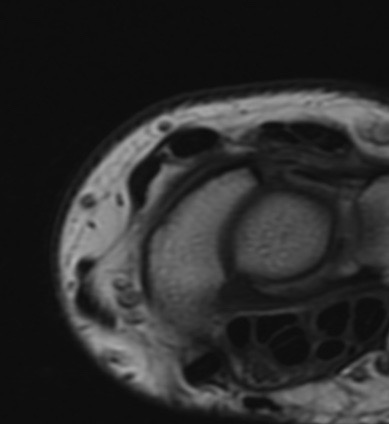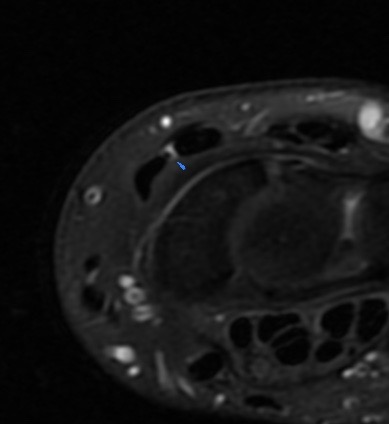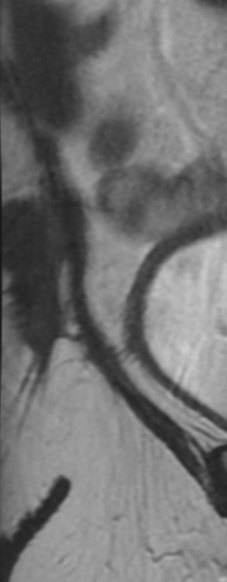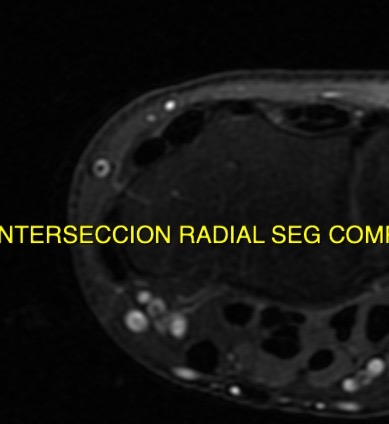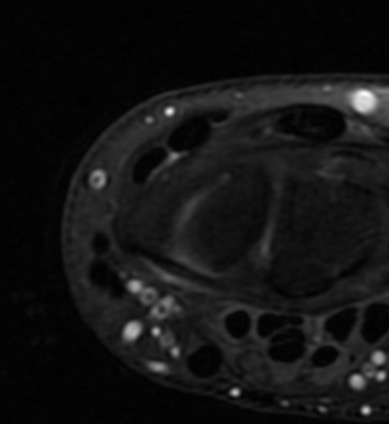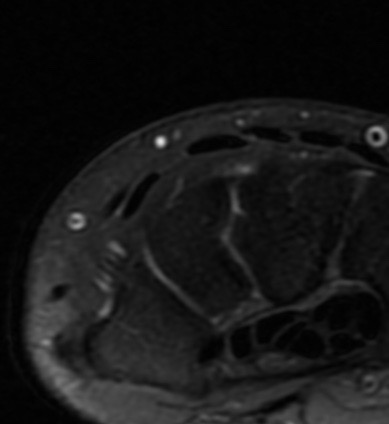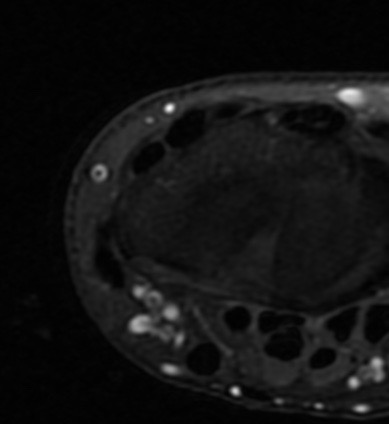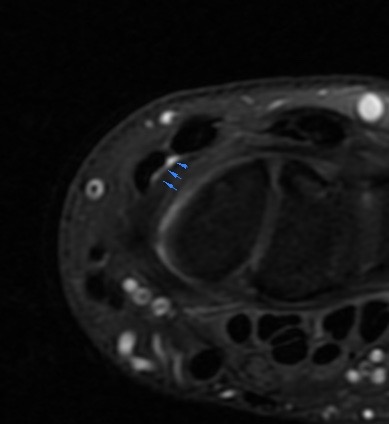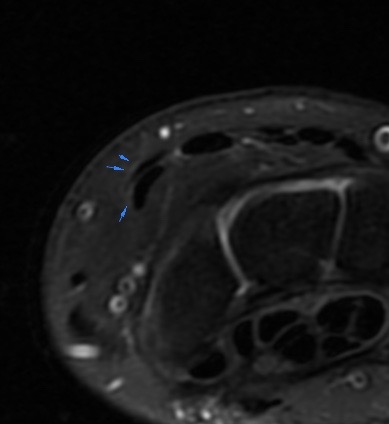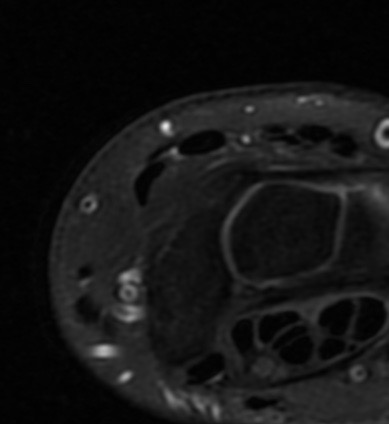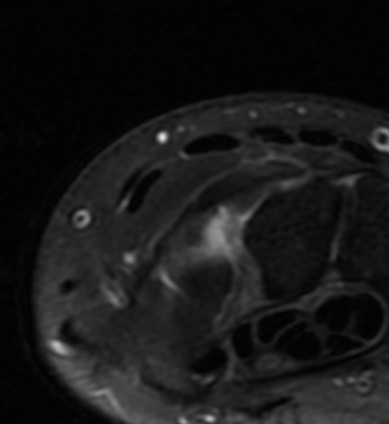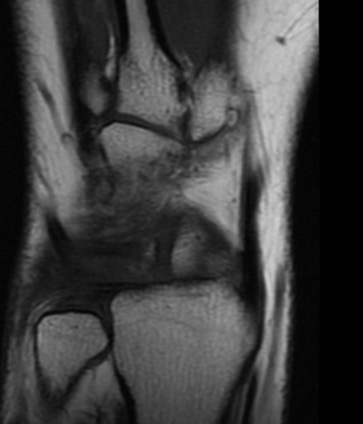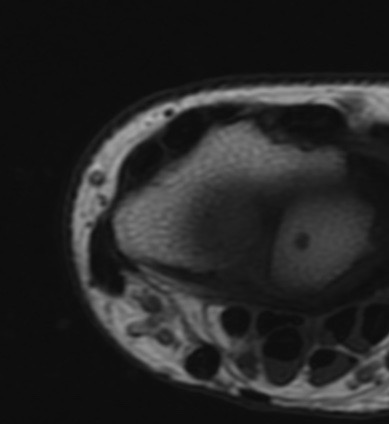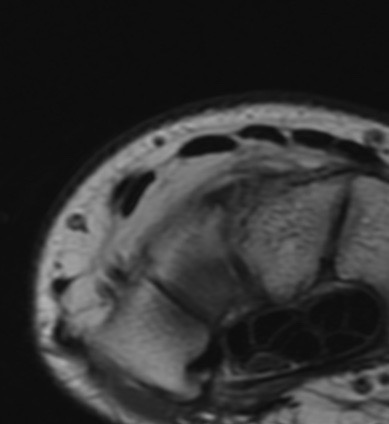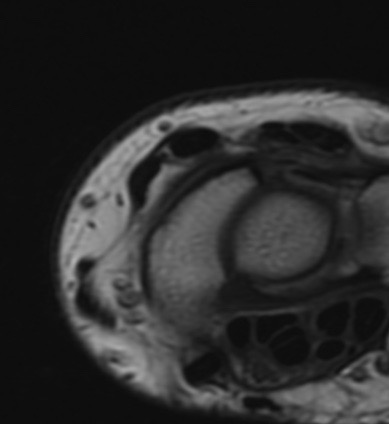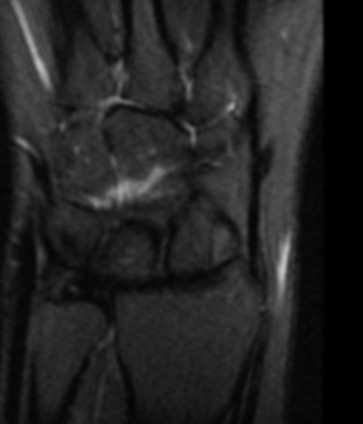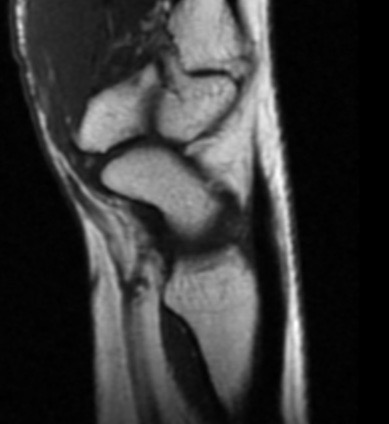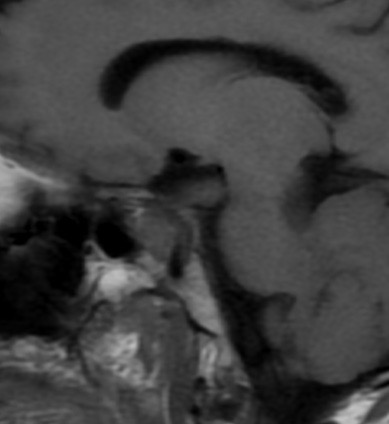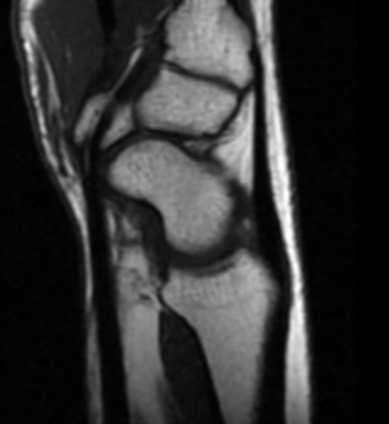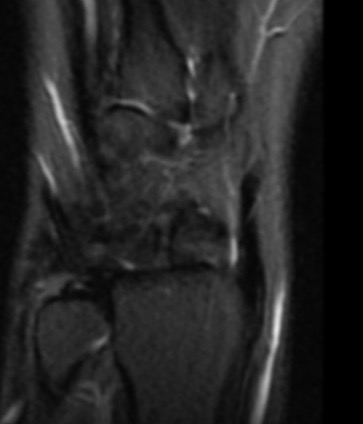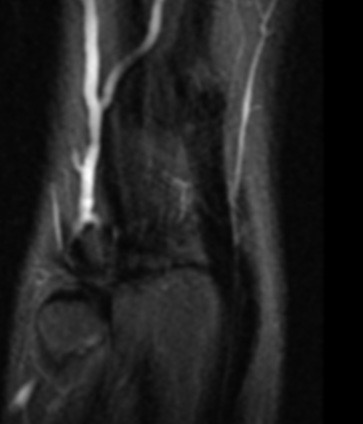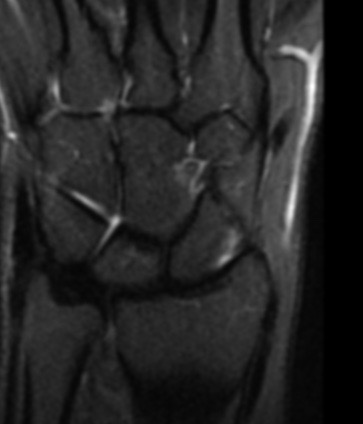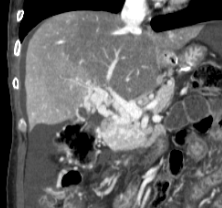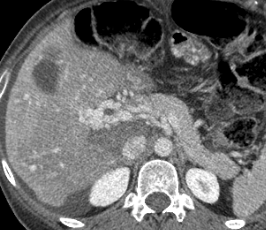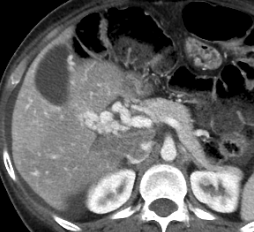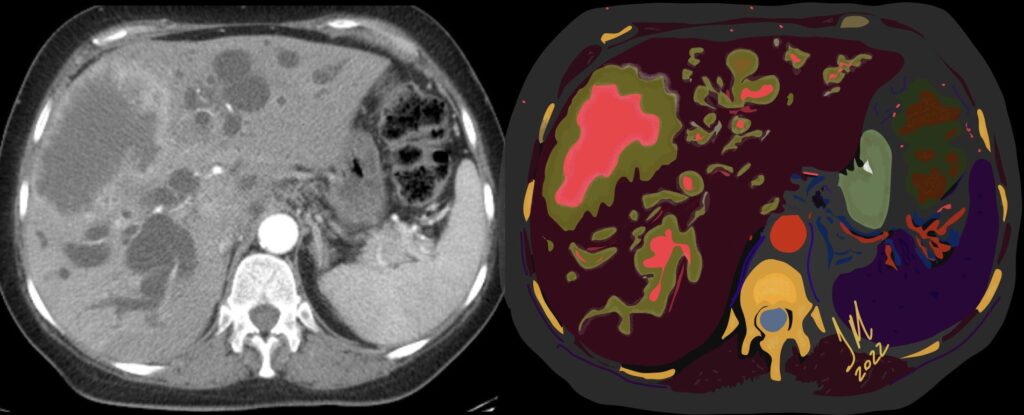
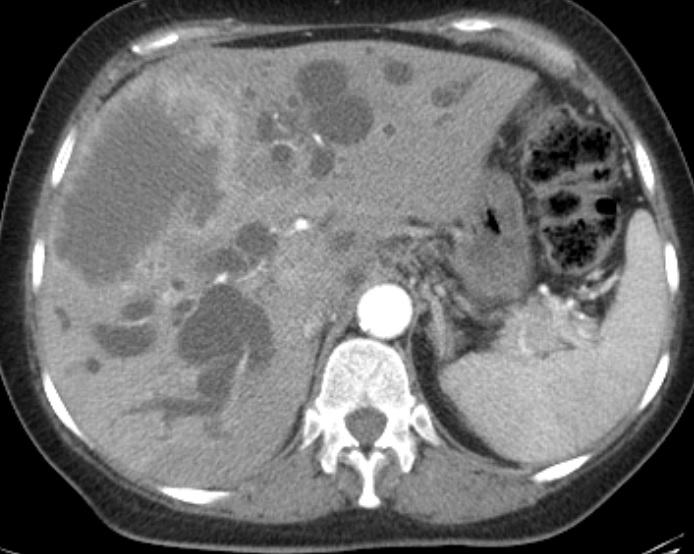
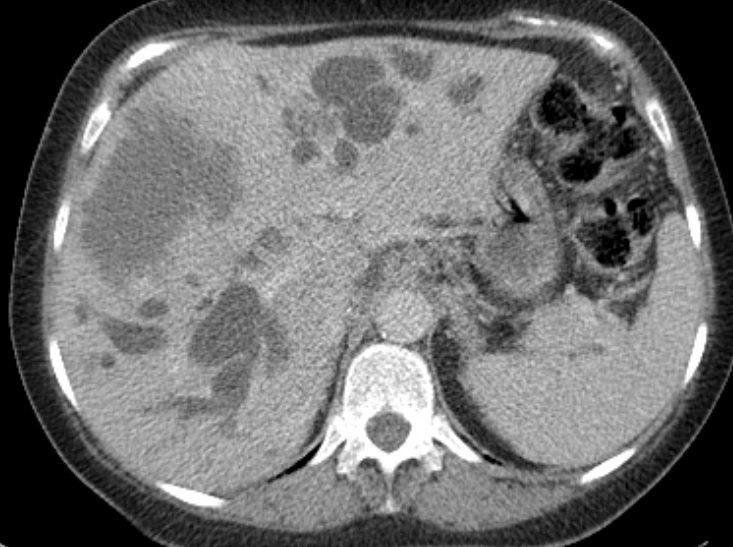
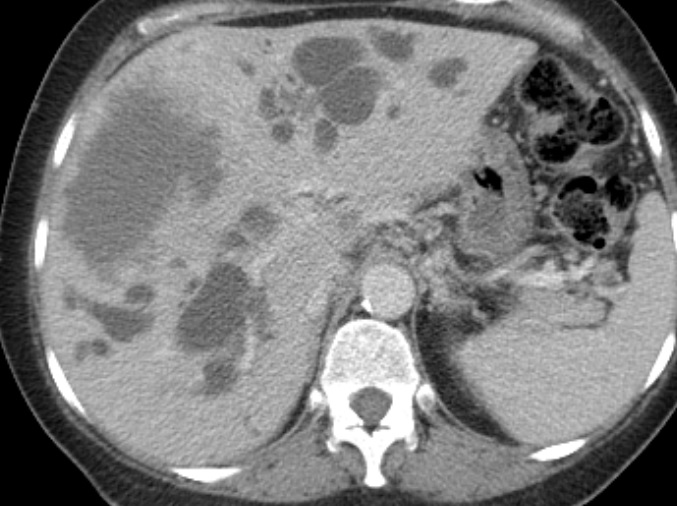
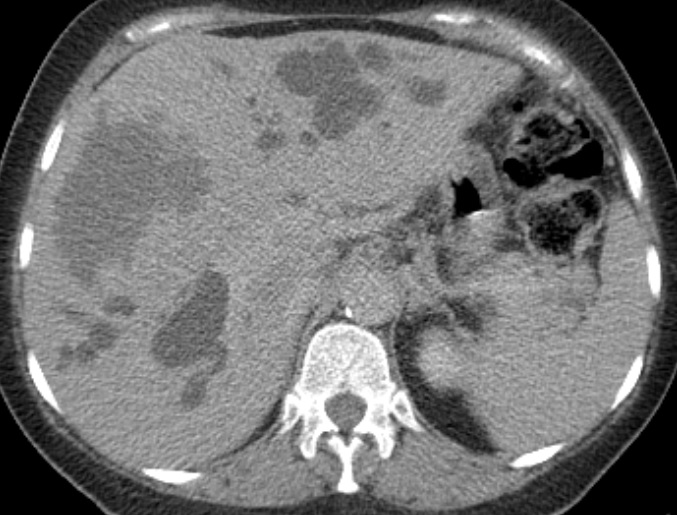
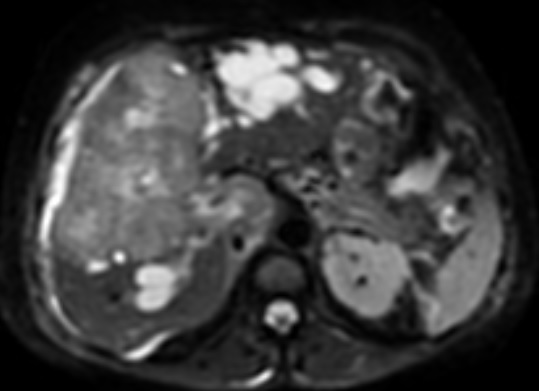
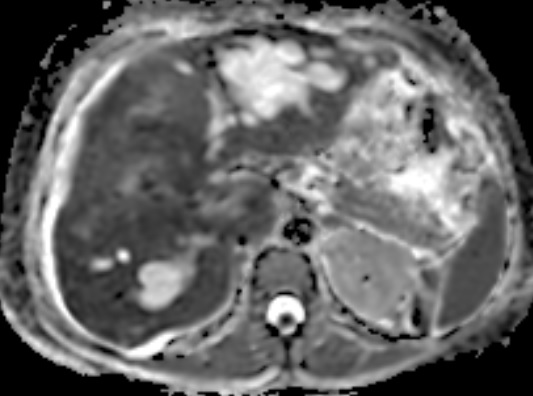
Paciente femenina de 61 años que consulta por ictericia de 15 días de evolución, asociada a dolor en hipocondrio derecho de varios años de evolución. Como antecedente personal la paciente refirió colelitiasis de más de 30 años.
Definición: El colangiocarcinoma es el segundo cáncer hepatobiliar en frecuencia (detrás del Hepatocarcinoma). Es un Adenocarcinoma que surge del epitelio de las vías biliares.
Puede clasificarse, según su localización en: Intrahepático (20%) o extrahepático (80%). A su vez, el intrahepático se subclasifica en periférico o hiliar.
Es un tumor frecuente de la septima decada de la vida, con un leve predominio en hombres.
Como factores de riesgo se pueden asociar: colangitis esclerosante primaria, quistes del colédoco, litiasis vesicular, poliposis familiar, fibrosis hepática congénita y en algunos lugares del mundo, parasitosis.
La mayoría de estos tumores crecen de manera silenciosa, por lo que al momento del diagnóstico son irresecables dado que invaden o se extienden hacia estructuras vasculares.