
Universidad de Buenos Aires
Definición y clínica: Disección es la separación de la íntima aórtica y la adventicia, generada por el acceso de sangre circulante generando dicha división, cuyo principal factor de riesgo es la hipertensión. El espacio generado entre las capas de la pared vascular conforma lo que llamamos lumen vascular falso.
Por definición, las disecciones aórticas agudas se caracterizan por síntomas que están presentes durante menos de 14 días; en las disecciones crónicas, los síntomas están presentes durante un período más prolongado.
Según la clasificación de Stanford, que se basa en la necesidad o no de tratamiento quirúrgico, el tipo B es aquel que involucra la aorta torácica descendente, distal a la arteria subclavia izquierda, representando el 30-40% de los casos. El manejo, en este caso, se basa en el tratamiento médico equivalente al de la hipertensión, exceptuando los casos de: rotura de la aorta (38,5% de riesgo de mortalidad), inestabilidad hemodinámica, un diámetro aórtico descendente mayor de 6 cm, mala perfusión de la aorta toracoabdominal; isquemia mesentérica, renal y de las extremidades que causa una compresión secundaria de la luz verdadera por la expansión de la luz falsa, síndrome de pseudocoartación con hipertensión no controlada, y embolización distal.
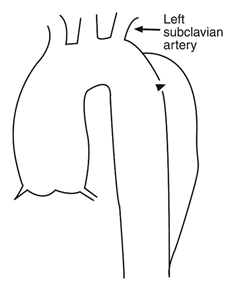
La disección puede progresar en dirección anterógrada o retrógrada, y tener diferentes evoluciones: compresión de la luz verdadera por diferencia de presiones, trombosarse, permanecer permeable, generar comunicaciones con la luz verdadera, puede romperse hacia el exterior del vaso. Puede alcanzar diferentes ramas y generar oclusión, con el consecuente infarto de las estructuras irrigadas por dicha rama arterial.
Diagnóstico por imágenes:
- En las radiografías, el 10-40% de los hallazgos suele ser normales. El 61% presenta ensanchamiento mediastinal, y el 14% muestra desplazamiento de la calcificación aórtica.
- En la ecocardiografía transtorácica: La sensibilidad es solo del 31% al 55% para las disecciones que involucran la aorta descendente.
- La ecocardiografía transesofágica: tiene una sensibilidad del 94% al 100% y una especificidad del 77% al 100% para identificar un colgajo de la íntima, aunque la parte distal de la aorta ascendente y las ramas del arco aórtico, no pueden evaluarse adecuadamente.
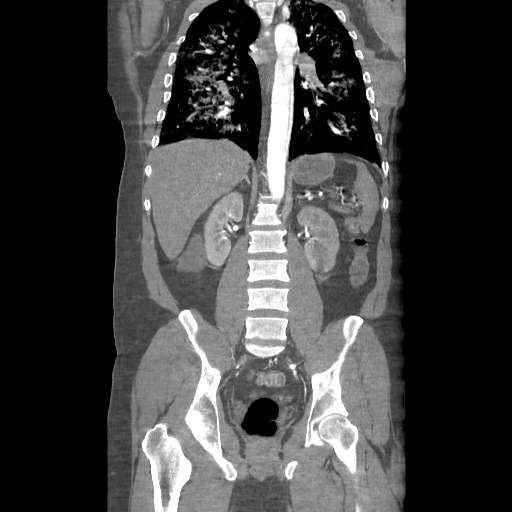
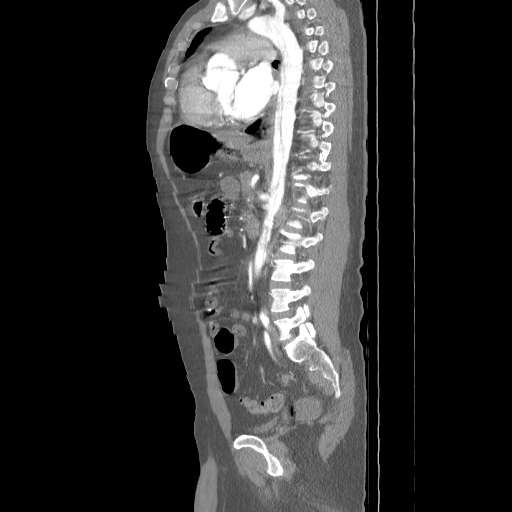
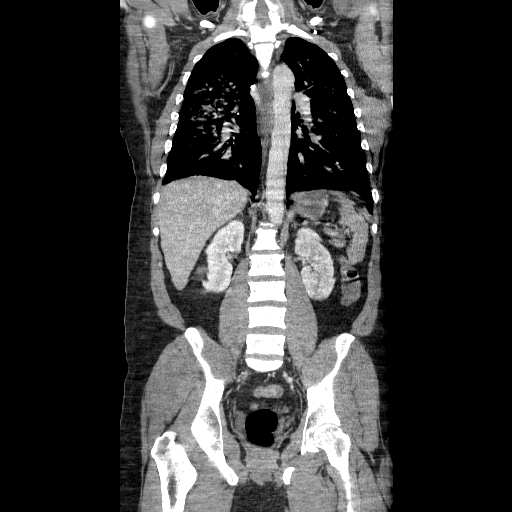
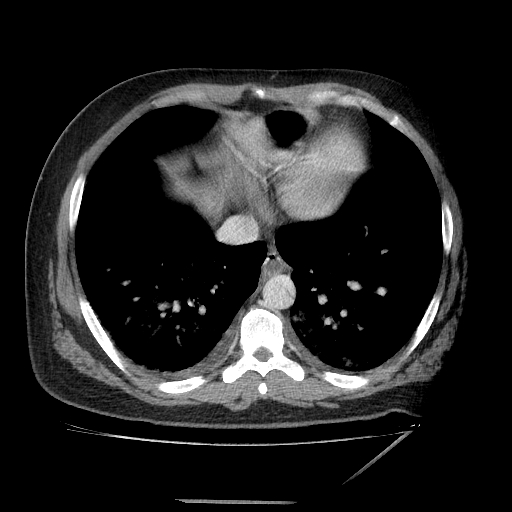
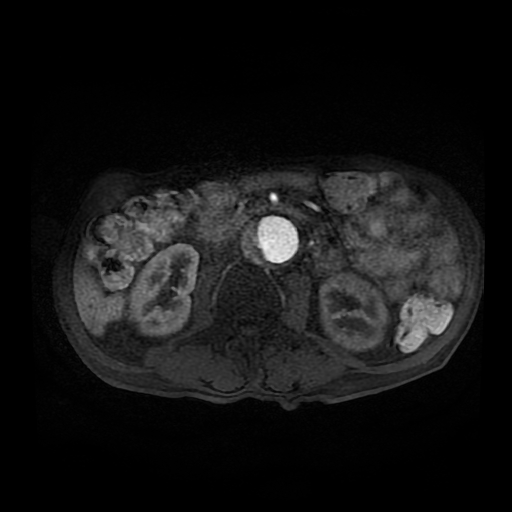
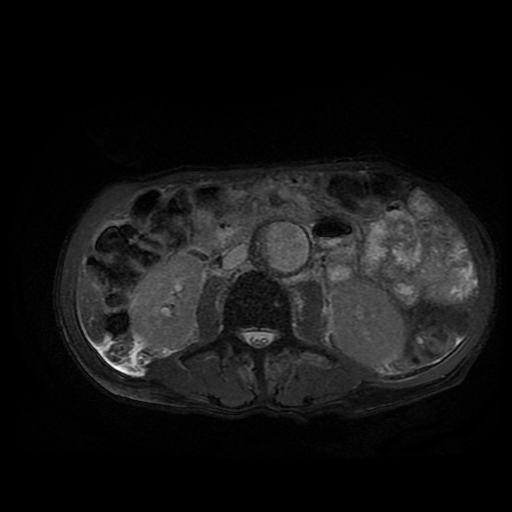
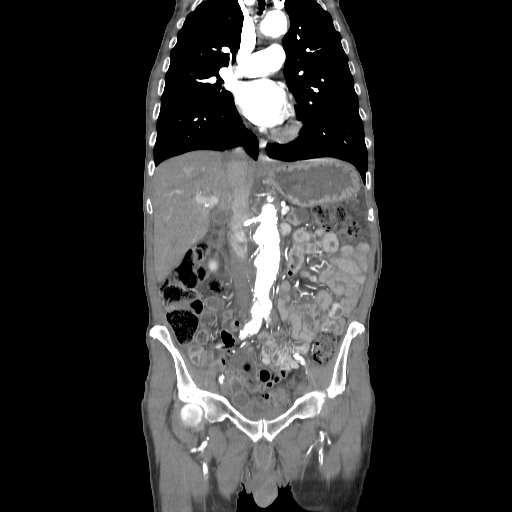
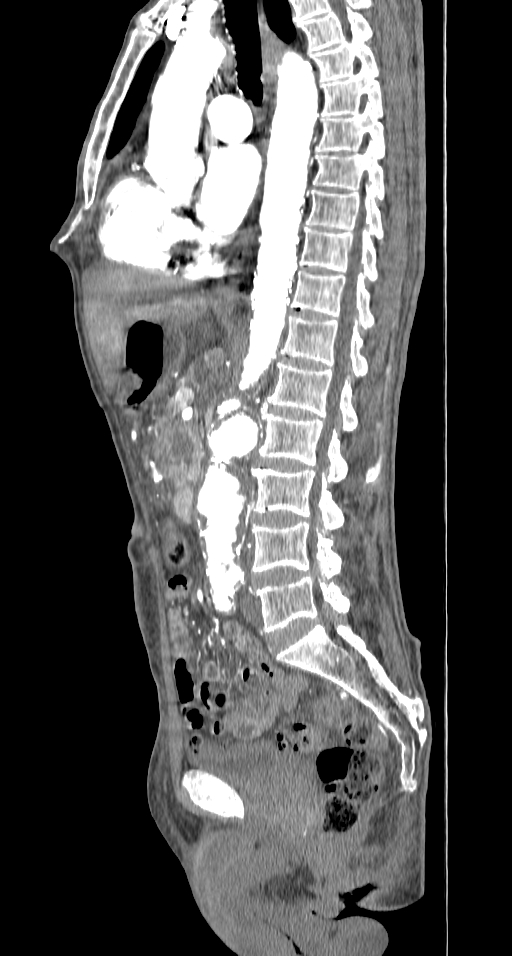
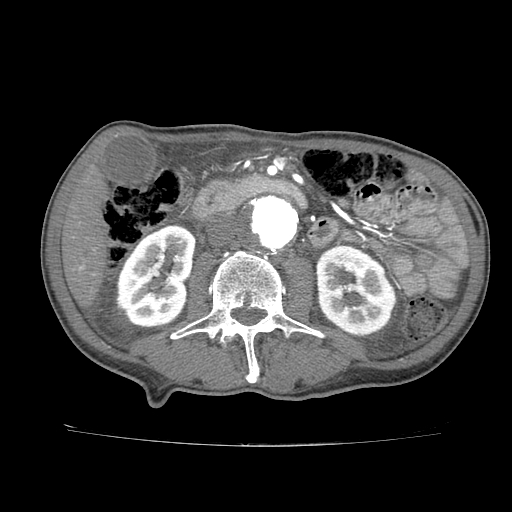
- En la TC, el colgajo de íntima se observa en aproximadamente el 70% de los casos. Puede observarse un lumen verdadero estrecho con forma filiforme y posteriormente puede producirse una invaginación íntimo intimal, dando lugar a una apariencia de “manga de viento”.
Se puede observar una falsa luz calcificada en disecciones crónicas con calcificación mural de la falsa luz. Rara vez, puede verse una disección de tres canales si se produce una disección secundaria dentro de uno de los canales, resultantes dando lugar al «signo de Mercedes-Benz».
Los signos importantes que indican la luz falsa incluyen un área de sección transversal más grande, el «signo de la telaraña» (áreas lineales delgadas de baja densidad específicas de la luz falsa debido a cintas residuales de medios que se han desprendido de manera incompleta durante el proceso de disección) y el «signo del pico» (cuña de hematoma que crea un espacio para la propagación de la luz falsa). En la TC con contraste, la luz verdadera está en continuidad con la porción no seccionada de la aorta, y la luz falsa puede trombosarse. - La angio-MRI con contraste es más adecuada para la investigación de la disección aórtica en pacientes médicamente estables o con disecciones crónicas. Esta modalidad es precisa y no invasiva, tiene una excelente resolución y permite: una visualización completa y dinámica de la disección, determinar el tipo de disección, mostrar la luz verdadera y falsa, el colgajo de la íntima, la ubicación y el tamaño de la entrada inicial y su relación con el orificio arterial vecino, el origen de las ramas aórticas y la presencia y cantidad de trombo en la luz falsa. No obstante, tiene sus limitaciones: no puede realizarse en pacientes inestables y no es apropiado para pacientes con dispositivos electrónicos implantados. Además, la precisión de la visualización depende del operador y no se puede visualizar la calcificación de la pared arterial o el colgajo de la íntima.
Bibliografía:
- Multidetector CT of Aortic Dissection: A Pictorial Review; Radiographics 2010; Vol 30, No 2
- CT in Nontraumatic Acute Thoracic Aortic Disease: Typical and Atypical Features and Complications; Radiographics 2003; Vol 23, No 1
- AorticDissection: Diagnosis and Follow-up with Helical CT; Radiograpgics 1999; Vol 19, No 1