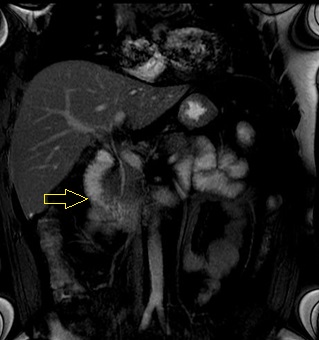
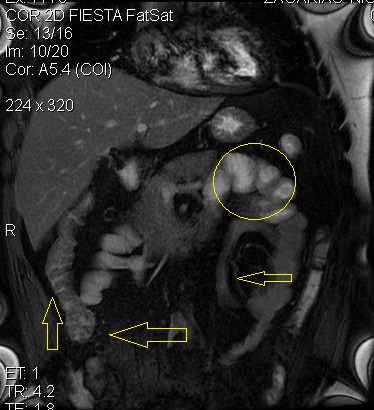
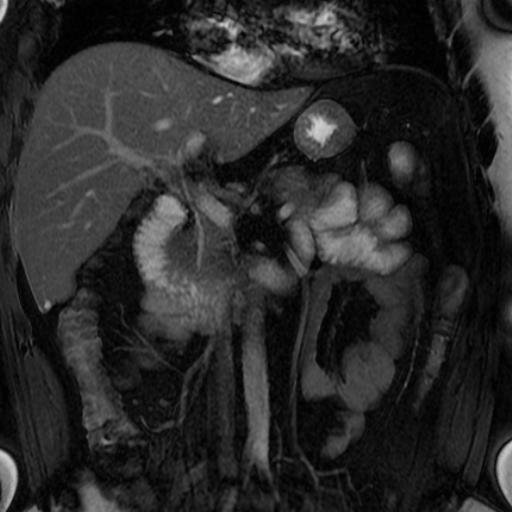
Flecha amarilla: área de estenosis segmentaria de aproximadamente 10cm.de longitud sobre el yeyuno en flanco izquierdo con pérdida parcial de pliegues.
Ganglios eje corto menor a 10 mm. Sobre raíz hemi cólica derecha próximo al íleon terminal
Engrosamiento de las paredes del colon ascendente con claros cambios inflamatorios. Engrosamiento de los pliegues del segmento proximal de la tercer porción del duodeno con leve suboclusión.

Definición: La enfermedad de Crohn es una enfermedad inflamatoria granulomatosa crónica del tracto gastrointestinal. Que puede afectar cualquier parte del tracto gastrointestinal desde la boca hasta el ano, a menudo involucrando múltiples sitios discontinuos. Intestino delgado el 80%. Colon 50% de los casos con afectación combinada de intestino delgado. Etiología: Involucra varios factores, incluyendo infecciones, Anomalías del sistema inmune de la mucosa intestinal, Alteraciones genéticas, mesentéricas o vasculares, Dieta y factores psicogénicos. Epidemiología: Edad: 15-25 años (pequeño pico a los 50-80 años)
Reseña clínica: El cuadro clínico varía según la localización pero incluye diarrea crónica (Mayor a 4 semanas con o sin sangre o moco), dolor abdominal y pérdida de peso. Se observan períodos de recaída y remisión cíclicos. Complicaciones: fístulas, seno, megacolon tóxico y obstrucción, perforación, neoplasias malignas
Diagnóstico por imagen: modalidades de imagen utilizadas en la evaluación de la enfermedad de Crohn incluyen estudios con bario (seguimiento de bario, estudios de enteroclisis convencionales y estudios de enema de bario), colonoscopia, ecografía, TC y RM.
Enema de bario, enterocolitis.
Cambios iniciales:
- Hiperplasia linfoide: Elevaciones mucosas de 1-3 mm no continuas.
- Úlceras aftosas: Corresponde a la ulceración de un folículo linfoide mucoso.
Acumulación central poco profundo de bario en “diana”.
- Combinación de úlceras transversales y longitudinales patrón En “empedrado”
Úlceras profundas.
- Engrosamiento mural: inflamación transmural, fibrosis.
Cambios tardíos:
- Lesiones salteadas: áreas afectadas y de aspecto normal intercaladas
- Dilataciones saculares en el borde antimesentérico (aumento de la presión luminal)
- Pseudopólipos inflamatorios, pérdida de haustras, abscesos intramurales
- Signo «de la cuerda»: estenosis luminal y estenosis ileal
- Tractos sinusales, fisuras, fístulas: signos fundamentales del Crohn
- Lesiones anorrectales: úlceras, fisuras, abscesos, hemorroides, estenosis
TC contrastada: Hipervascularidad mesentérica: dilatación, tortuosidad, separación amplia. Signo del “peine”. Engrosamiento discontinuo asimétrico de la pared mayor a 1 cm
Mínima estenosis en la fase aguda o no cicatricial:
- Anillo interno (mucosa) con atenuación de tejidos blandos (TB)
- Anillo medio de baja atenuación (edema submucoso/grasa)
- Anillo externo con densidad de TB (muscular propia y serosa)
Proliferación de la grasa mesentérica con adenopatías
En la fase crónica de la enfermedad de Crohn se observan más cambios: Aumento de la estenosis luminal Atenuación homogénea de la pared intestinal engrosada Abscesos, fístulas, tractos sinusales
Cambios mesentéricos: abscesos, áreas fibroadiposas, adenopatías Agrandamiento de los ganglios
Enteroclisis TC: Se usa contraste positivo o negativo.Los agentes de contraste positivos generan una alta atenuación y los negativos una baja atenuación.
MRI: La RM tiene una alta sensibilidad y especificidad entre el 88% y el 98% y el 78% al 100%, respectivamente, para la detección de la enfermedad de Crohn.
T1 con y sin Contraste.
- Hipervascularidad serosa en imágenes de RM Signo del “peine”.
T2
- Engrosamiento de la pared intestinal es una característica importante de la enfermedad de Crohn, aunque no es específica. El grosor de la pared del intestino delgado de más de 3 mm debe considerarse anormal, y el grado de espesamiento de la pared intestinal se correlaciona con el índice de actividad de la enfermedad de Crohn.
- Hiperemia y proliferación fibrilar: apariencia estratificada consiste en anillos internos y externos de realce que representan la mucosa y la serosa hiperémicas y un anillo intermedio de baja intensidad de señal que representa el edema submucoso.
- Las úlceras de fisuración inicialmente se manifiestan como áreas de erosión en el revestimiento de la mucosa.
- Proliferación de grasa se considera una característica distintiva de la enfermedad de Crohn, y su presencia en la RM es indicativa del diagnóstico: En secuencias con Fat Sat se ve una separación de los bucles intestinales.(hipointensos)
- Absceso Mural: Los abscesos murales pueden verse en las imágenes de RM de alta resolución como áreas focales de alta intensidad de señal en la pared intestinal y mostrar realce con el contraste.
- Estenosis Fibrótica: En la RM, se observa un estrechamiento fijo del segmento afectado. Las estenosis fibróticas crónicas típicamente son hipointensas tanto en las imágenes ponderadas en T1 como en las T2 y muestran un contraste menor, no homogéneo, sin evidencia de edema o inflamación mesentérica circundante o hiperemia.
- Enteroclisis RM: Se usa contraste positivo, negativo o bifásico.
Los agentes positivos producen una señal intraluminal alta, y los agentes negativos producen poca o ninguna señal intraluminal, independientemente de la secuencia de pulso aplicada.
Los agentes de contraste bifásicos pueden producir señales altas o bajas dependiendo de la secuencia de impulsos utilizada, demostrando generalmente una intensidad de señal baja en imágenes ponderadas en T1 y una intensidad de señal alta en imágenes ponderadas en T2.
- Las úlceras aftosas se ven como un nido de alta intensidad de señal (un cráter de úlcera) rodeado por un borde de intensidad de señal moderada (edema).
- Las úlceras transmurales más grandes están delineadas por material de contraste luminal y aparecen como protrusiones lineales de alta intensidad de señal en la pared intestinal.
- Enfermedad Fistulizante: inflamación transmural y cambios inflamatorios peri-intestinales. Los tractos sinusales grandes y las fístulas pueden ser esbozados por el material de contraste endoluminal y son vistos como características lineales de alta intensidad de señal.
Diagnóstico diferencial:
- Colitis ulcerosa :
Patología en el íleon terminal en el 25% de los casos. Válvula ileocecal ampliamente permeable, pliegues ligeramente engrosados.
La mucosa puede mostrar un patrón nodular o granular sin estenosis o úlceras.
Las lesiones suelen ser continuas, no transmurales y con pseudopólipos.
- Isquemia intestinal:
Debida a insuficiencia vascular, Trombosis o estenosis de la arteria mesentérica superior.
Neumatosis: burbujas o bandas de aire en la pared del ID afectado, engrosamiento segmentario mayor a 3 mm con o sin gas en la vena mesentérica o en la porta.
- Infección:
Yersinia enterocolitica, engrosamiento de los pliegues mucosos, nódulos, úlceras aftosas superficiales sin estenosis de la luz.
Mycobacterium tuberculosis, transmural, estenosis, fístulas, úlceras horizontales, engrosamiento nodular de la mucosa, adenopatías mesentéricas y abscesos.
Bibliografía
- Sagel. Stanley. Heiken. Body Tc con correlación RM.
- Woodward.Borhani. Diagnóstico por Imagen Abdomen.
- Cross-sectional Imaging in Crohn Disease.
RadioGraphics, volume 24, número 3. Mayo 2004
- Utility of High-Resolution MR Imaging in Demonstrating Transmural Pathologic Changes in Crohn Disease. RadioGraphics, volume 29, número 6. Oct 2009