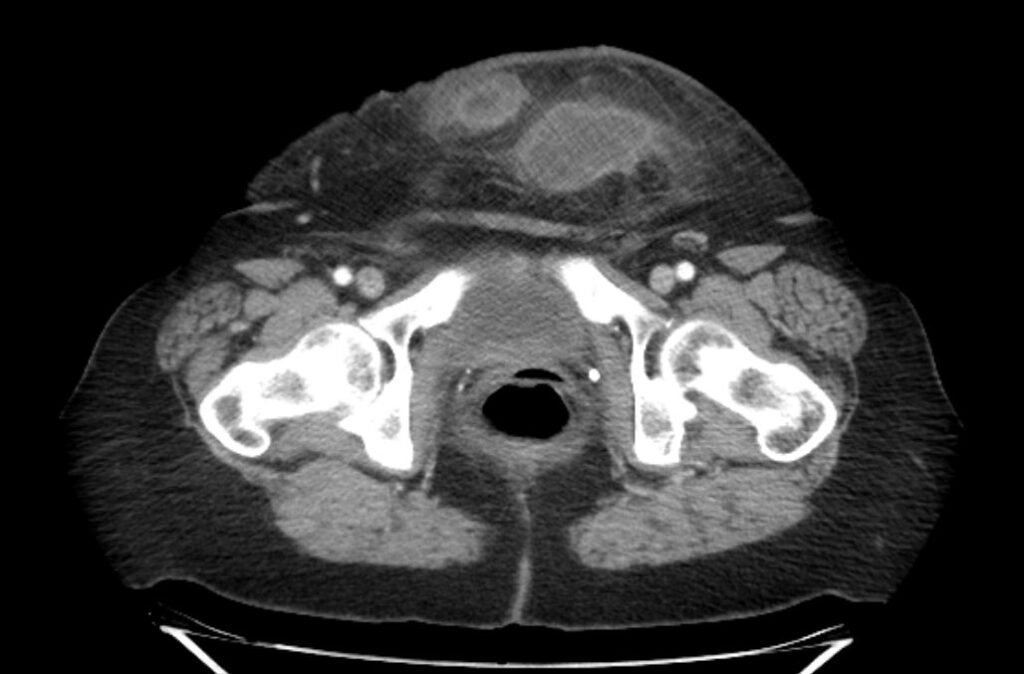
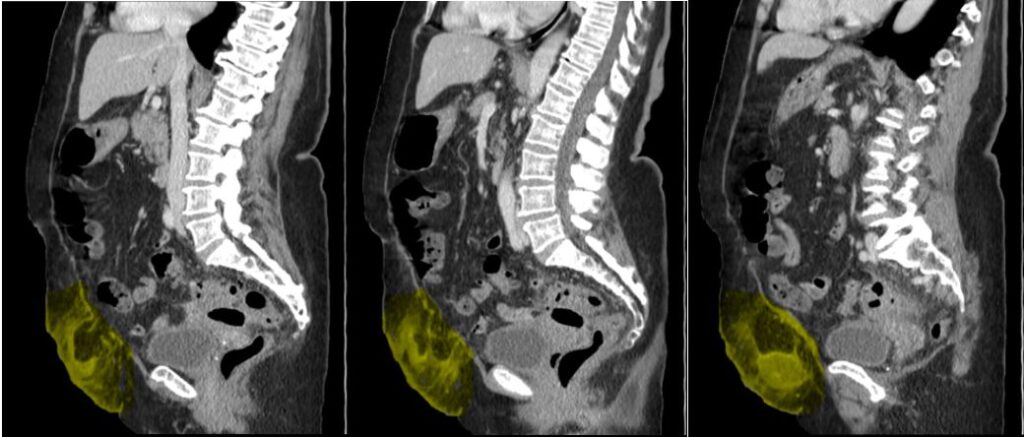
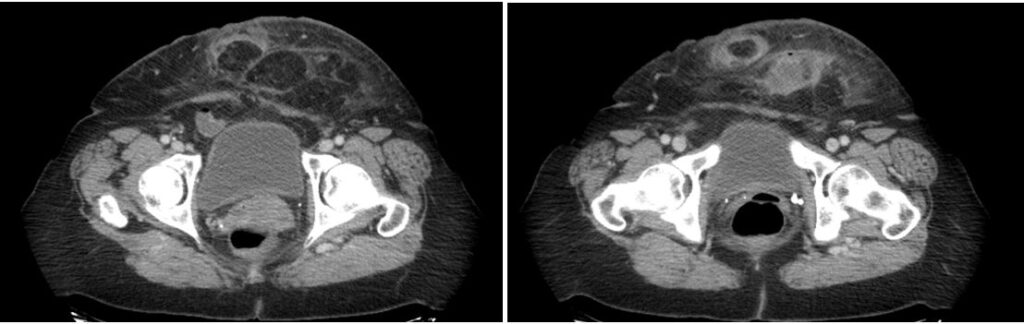
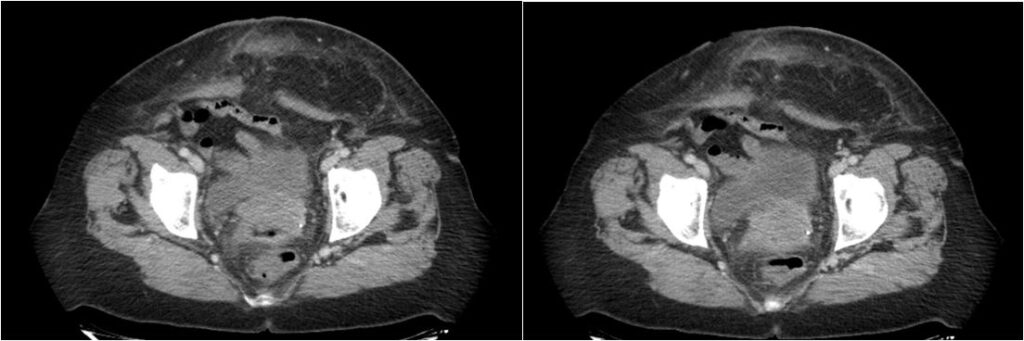

Diagnóstico: infarto omental abscedado
Definición y clínica: el infarto omental es raro debido a la presencia de abundantes vasos colaterales. Sin embargo, el borde libre lateral derecho del epiplón tiene un suministro de sangre más tenue que el resto del epiplón; Se presume que este suministro de sangre tenue hace que la porción inferior derecha del epiplón sea más vulnerable al infarto.